¿Qué es un astrocitoma y cómo se puede tratar?

Revisado y aprobado por el médico Leonardo Biolatto
El sistema nervioso central está constituido por una amplia red de células especializadas en la conducción y procesamiento de la información. Los gliomas son afecciones tumorales del tejido nervioso y el astrocitoma es su forma más común de presentación. ¿Te interesa conocer qué es y cómo se puede tratar?
El astrocitoma es un tipo de tumor cerebral primario que se genera a partir de un grupo de células nerviosas llamadas astrocitos. Estas se encargan de brindar soporte a las neuronas, no obstante, pueden crecer sin control y formar este tipo de afección neoplásica.
El proceso tumoral se origina en cualquier parte del eje nervioso. Es frecuente en el encéfalo y en la médula espinal. La velocidad de desarrollo es variable; algunos son de crecimiento lento, mientras otros lo hacen de forma agresiva. La sintomatología y la terapéutica van a depender de la ubicación y gravedad.
Grados y tipos de astrocitomas
El astrocitoma es clasificado en base a las características histológicas y tumorales del mismo durante el estudio microscópico. Se debe considerar la morfología, la velocidad de crecimiento y la proliferación vascular asociada. Los mismos varían desde el grado 1 hasta el grado 4.
La mayoría de estas neoplasias afectan a las personas mayores de 40 años de edad y su gravedad aumenta en la medida que lo hace la edad del paciente. No obstante, según la Asociación Americana de Cirujanos Neurológicos (AANS), los astrocitomas grado 1 son más comunes en los pacientes pediátricos.
Grado 1
Es una masa neoplásica circunscrita, de crecimiento lento, que no invade el tejido cerebral a su alrededor. Por lo que suelen tener muy buen pronóstico y requerir solo recesión quirúrgica.
El astrocitoma pilocítico a nivel del cerebelo es su forma más común de presentación. De igual forma, el xantoastrocitoma pleomórfico y el astrocitoma subependimario de células gigantes (SEGA) también se incluyen.
Lee también: Fisiología del cerebelo
Grado 2
Es un astrocitoma difuso que invade e infiltra el tejido nervioso circundante. No suele existir una diferenciación clara entre el tejido sano y las células tumorales.
En el microscopio se evidencian células de morfología y crecimiento anormal. La tratamientos quirúrgicos, en la mayoría de los casos, van acompañados de radioterapia y quimioterapia.
Grado 3
Este es un astrocitoma anaplásico que se caracteriza por ser más agresivo y maligno que los anteriores. El mismo cuenta con un ritmo de crecimiento acelerado y gran infiltración en el tejido nervioso.
En estos casos, la resolución quirúrgica no es definitiva y requiere de varias sesiones de radioterapia y quimioterapia.
Grado 4
El gioblastoma es la forma de presentación con mayor índice de malignidad e invasión del tejido. En el microscopio suelen observarse un gran número de células con alteraciones morfológicas y con una alta tasa de duplicación, áreas de tejido muerto y nuevos vasos sanguíneos.
Por desgracia, es responsable de más del 50 % de los casos. En pacientes jóvenes suele evolucionar desde una tumoración cerebral de estadio menor, mientras que en mayores de 60 años se diagnostica inicialmente como un tumor de grado 4.
Síntomas del astrocitoma
Las manifestaciones clínicas del astrocitoma dependen de la ubicación del mismo en el encéfalo y de sus características tumorales. Los de alto grado tienen a mostrar síntomas de forma temprana, debido a la infiltración y el daño al tejido nervioso.
Por su parte, los astrocitomas de bajo grado pueden presentar síntomas de forma tardía, una vez que la masa tumoral ha alcanzado un tamaño considerable. Dentro de las sintomatología asociada a los pacientes con astrocitoma destaca la siguiente:
- Dolor de cabeza prolongado.
- Visión nublada o doble.
- Dificultad para hablar.
- Pérdida de la memoria.
- Incapacidad para concentrarse.
- Disminución o pérdida de la fuerza muscular.
- Convulsiones.
- Vómitos frecuentes.
¿Qué puede causar un astrocitoma?
En la actualidad, no existe un agente o causa especifica a la que atribuirle el desarrollo de un astrocitoma a nivel del tejido cerebral. Sin embargo, se ha determinado que existen varios factores intrínsecos y extrínsecos relacionados con una mayor prevalencia de la enfermedad.
Factores de riesgo
El astrocitoma, al igual otros procesos neoplásicos del organismo, está asociado a factores genéticos, hereditarios y ambientales que determinan la aparición y el pronostico de la patología, dentro de los que destacan los siguientes:
- Antecedentes familiares: la evidencia de un pariente consanguíneo directo que padezca un tumor de los astrocitos duplica la probabilidad de desarrollar este tipo de afección. De hecho, se ha demostrado que existe un factor genético importante en la génesis de los glioblastomas por mutación.
- Radiación ionizante: las radiaciones ionizantes emitidas por equipos de radioterapia o por ambientes contaminados aumentan el riesgo de padecer afecciones tumorales. Además, algunos dispositivos de estudio imagenológico, como las tomografías computarizadas y las radiografías, también las utilizan.
- Edad: la incidencia y la gravedad de los tumores gliales es mayor a medida que la persona envejece. No obstante, los astrocitomas pilocíticos son más frecuentes en jóvenes.
Exámenes diagnóstico para el astrocitoma
Ante la evidencia de cualquier sintomatología extraña, es vital acudir de forma temprana a un médico especialista. El mismo realizará la valoración correcta del estado neurológico y solicitará una serie de pruebas que permitirán confirmar el diagnóstico.
Evaluación neurológica
La exploración neurológica del paciente se basa en diferentes maniobras y pruebas que valoran el estado del sistema nervioso. La misma incluye el estudio de la fuerza y el tono muscular, la respuesta refleja, la coordinación, el equilibrio y la sensibilidad, así como el estado de los nervios craneales.
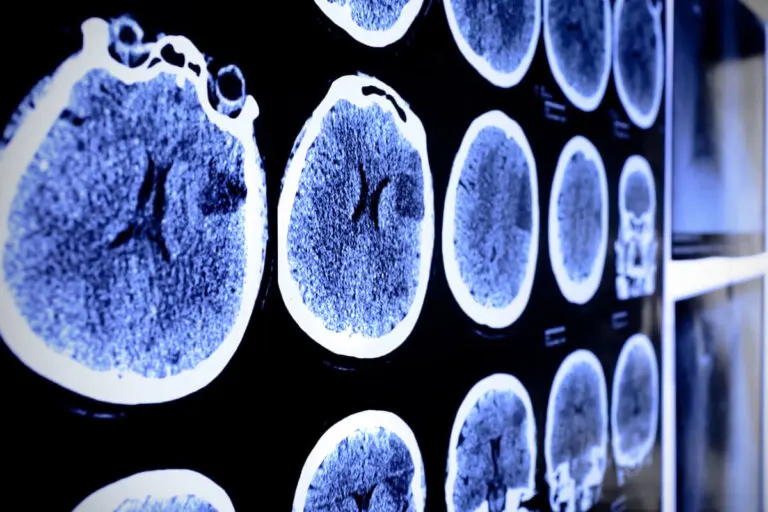
Pruebas de diagnóstico por imagen
El estudio imagenológico es vital para la identificación de las patologías tumorales a nivel del tejido cerebral. En general, la resonancia magnética (RM) es el más utilizado en el diagnóstico del astrocitoma.
La misma suele realizarse acompañada de medios de contraste que facilitan la ubicación del tumor y el establecimiento de un plan terapéutico.
De igual forma, se pueden emplear lo siguientes estudios:
- Espectroscopia.
- Tomografía computarizada (TC).
- Tomografía por emisión de positrones (TEP).
Quizás te pueda interesar: Diferencias entre el TAC y la resonancia
Biopsia
La biopsia por aguja forma parte crucial del diagnóstico definitivo de un tumor cerebral. La misma puede realizarse de forma guiada por resonancia magnética o por tomografía computarizada. La muestra obtenida debe ser enviada al especialista patólogo.
Los estudios microscópicos permiten la estadificación o gradificación del astrocitoma con el fin de establecer un pronóstico y definir la conducta terapéutica con el paciente.
Tratamientos del astrocitoma
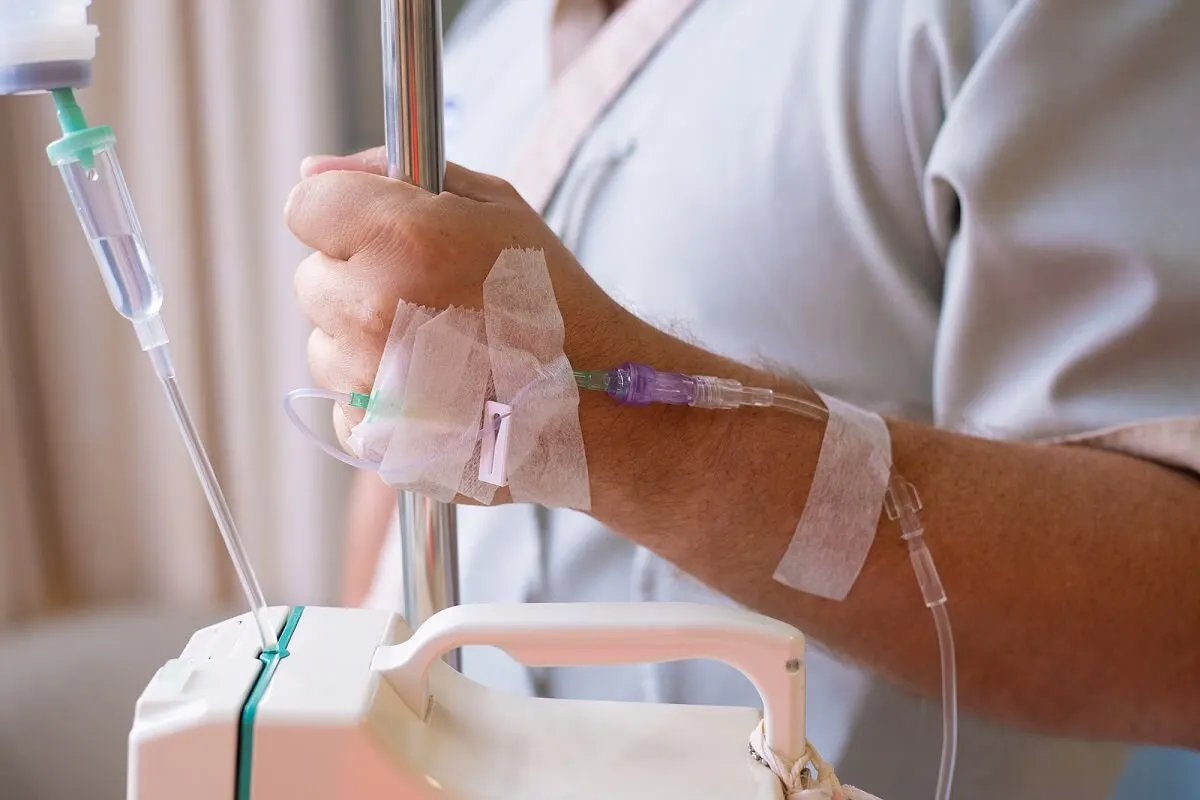
En la mayoría de los astrocitomas, el primer paso dentro del protocolo terapéutico incluye la resolución quirúrgica por extracción de la masa tumoral. La misma permite disminuir el efecto y la presión a nivel intracraneal, reduciendo así la sintomatología.
De igual forma, en procesos tumorales más graves está indicado el tratamiento con radioterapia y quimioterapia. La radioterapia ha demostrado gran efectividad durante los primeros meses, sobre todo posterior a la recesión quirúrgica. El protocolo incluye pequeñas dosis, 5 días a la semana por 6 semanas.
La quimioterapia con temozolomida (TMZ) es la más empleada en el manejo de astrocitomas grado 3, 4 y algunos tumores grado 2. Se administra por vía oral en ciclos de 5 días con intervalos de 3 semanas de descanso. Los efectos secundarios a la radioterapia y la quimioterapia incluyen anemia, fatiga, debilidad y caída del cabello.
Pronóstico del astrocitoma
La evolución de un proceso tumoral astrocítico depende de varios factores propios de la lesión neoplásica, del abordaje terapéutico empleado y del paciente afectado. En general, su aparición en paciente jóvenes determina un mejor curso que en pacientes de edad avanzada.
Por otro lado, la afección clínica mínima con mayor grado de respuesta funcional se asocia a un mejor pronostico de la patología. En cuanto al protocolo terapéutico, mientras mayor sea la recesión del tumor, mayor será la supervivencia asociada.
De igual forma, la implementación temprana de terapias adyuvantes, como la radioterapia y la quimioterapia, se relacionan con una elevación de la tasa de supervivencia. Además, un factor crucial en la proyección de vida de un paciente con astrocitoma es la gravedad y la forma de presentación.
La tasa de supervivencia asociada a los tumores astrocíticos grado 1 es superior a 8 años. Por lo general, mediante extracción quirúrgica. Por su parte, los tumores grado 2 y 3 muestran una supervivencia de 5 a 3 años, mientras que para los grado 4 la proyección es de 15 meses.
Atención médica oportuna para estos tumores
El astrocitoma es un tumor cerebral que muestra características de crecimiento muy variables, aunque la mayoría de las personas suelen experimentar síntomas de forma temprana. Por lo general, se manifiestan como dolores de cabeza que perduran durante todo el día, visión borrosa y vómitos frecuentes.
Ante estas situaciones, es recomendable buscar ayuda médica de forma inmediata. La asistencia, valoración y abordaje temprano ofrecen un mejor curso. El diagnóstico precoz permite considerar las diferentes opciones terapéuticas y adaptarlas a la necesidad del paciente.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Franco-Hernández C, Martínez-Glez V, Rey J.A. Biología molecular de los glioblastomas. Neurocirugía. 2007; 18( 5 ): 373-382.
- Pérez Ortiz L, Rodríguez Ramos E, Figueredo Rodríguez R, Barroso García E. Astrocitoma anaplásico y glioblastoma multiforme: Factores que influyen en la supervivencia. Rev Cubana Cir . 2001; 40( 2 ): 87-91.
- Hasselblatt M, Jaber M, Reuss D, Grauer O, Bibo A et al. Diffuse Astrocytoma, IDH-Wildtype: A Dissolving Diagnosis. J Neuropathol Exp Neurol. 2018 Jun 1;77(6):422-425.
- Hirtz A, Rech F, Dubois-Pot-Schneider H, Dumond H. Astrocytoma: A Hormone-Sensitive Tumor? Int J Mol Sci. 2020;21(23):9114.
- Baran O, Kasimcan O, Sav A, Oruckaptan H. Holocord Pilocytic Astrocytoma in an Adult: A Rare Case Report and Review of the Literature. World Neurosurg. 2019;126:369-375.
- Bornhorst M, Frappaz D, Packer RJ. Pilocytic astrocytomas. Handb Clin Neurol. 2016;134:329-44.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









