¿Qué es la paniculitis?

Escrito y verificado por la dermatóloga Maria del Carmen Hernandez
La paniculitis hace referencia a un grupo de afecciones que involucran la inflamación de la grasa subcutánea. La misma se puede clasificar como lobulillar o septal, de acuerdo a su localización.
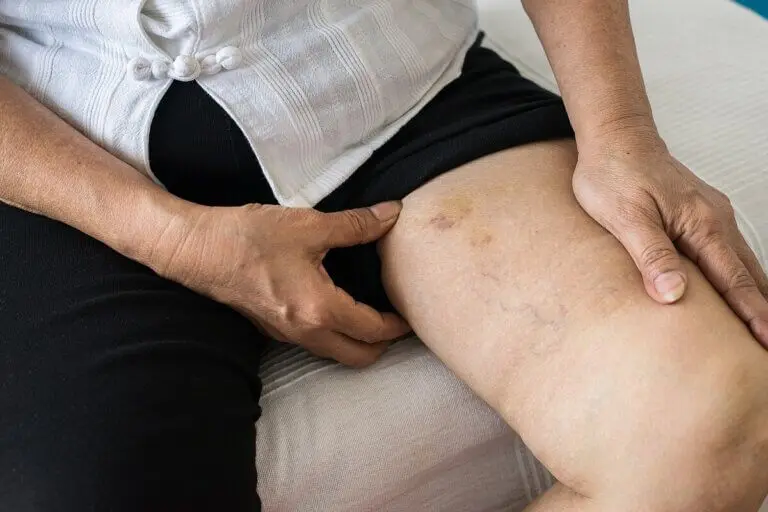
Su principal síntoma son unos nódulos o bultos dolorosos debajo de la piel, que se ubican con frecuencia en los pies y las piernas. No obstante, como lo detalla un artículo publicado en The American Journal of Dermatopathology, su diagnóstico suele ser difícil. ¿Por qué se produce? ¿Cuáles son sus síntomas? A continuación, lo detallamos.
¿Qué causa la paniculitis?
La mayoría de las paniculitis tienen el mismo aspecto clínico a pesar de tener causas muy diversas. Entre las múltiples causas se incluyen las siguientes:
- Infecciones (la más frecuente).
- Trastornos autoinmunes (como el lupus eritematoso sistémico, esclerosis sistémica, etcétera).
- Factores físicos (como un traumatismo, la exposición al frío, entre otros).
- Trastornos del tejido conjuntivo.
- Deficiencia de alfa-1 antitripsina (AAT).
- Trastornos proliferativos.
Quizás te interese: Tumores benignos en la piel: ¿cómo se manifiestan?
Tipos de paniculitis
En ocasiones, los nódulos pueden resolver de manera espontánea. No obstante, esto depende en gran medida del tipo de paniculitis. Los más comunes abarcan los siguientes:
- Paniculitis por frío: se ven alteradas áreas de la piel que han estado expuestas a bajas temperaturas.
- Eritema indurado: en este tipo se ve afectada la región posterior de la pierna de las mujeres de mediana edad.
- Eritema nudoso: esta es la forma más común de paniculitis, según estudios de Dermatologic Clinics. Se generan bultos rojos y dolorosos en la parte anterior de la zona inferior de las piernas. A su vez, ocasiona síntomas generales como dolor de cabeza, fiebre y problemas oculares.
- Sarcoidosis subcutánea: esta variante es generada por la enfermedad sarcoidosis
- Enfermedad de Weber-Christian: la paniculitis idiopática (aquella que no posee causa aparente) suele llevar este nombre. Es la forma de la patología que con mayor frecuencia afecta a las mujeres de mediana edad y ocasiona nódulos en los muslos y en la parte inferior de las piernas. Además, suele alterar otros órganos.
- Lipodermatoesclerosis: esta vinculado con la obesidad y los problemas varicosos. Afecta con mayor prevalencia a mujeres con sobrepeso, mayores de 40 años.
Síntomas de la paniculitis
La paniculitis se caracteriza por la aparición de nódulos dolorosos y eritematosos a la palpación. En la mayoría de los casos se localizan en las extremidades; sin embargo, también pueden aparecer en la zona abdominal, el dorso, la cara, los glúteos o las mamas.
En raras ocasiones, los bultos comprometen otras partes del cuerpo como el mesenterio, el escroto, los pulmones y el cráneo. Es posible encontrar signos de inflamación sistémica junto con la paniculitis. A su vez, puede manifestarse con otros síntomas en el cuerpo como los siguientes:
- Fatiga.
- Fiebre.
- Pérdida de peso.
- Dolor abdominal.
- Náuseas y vómitos.
- Abultamiento del ojo.
- Dolor articular y muscular.
- Sensación de malestar general.
Lee también: Celulitis
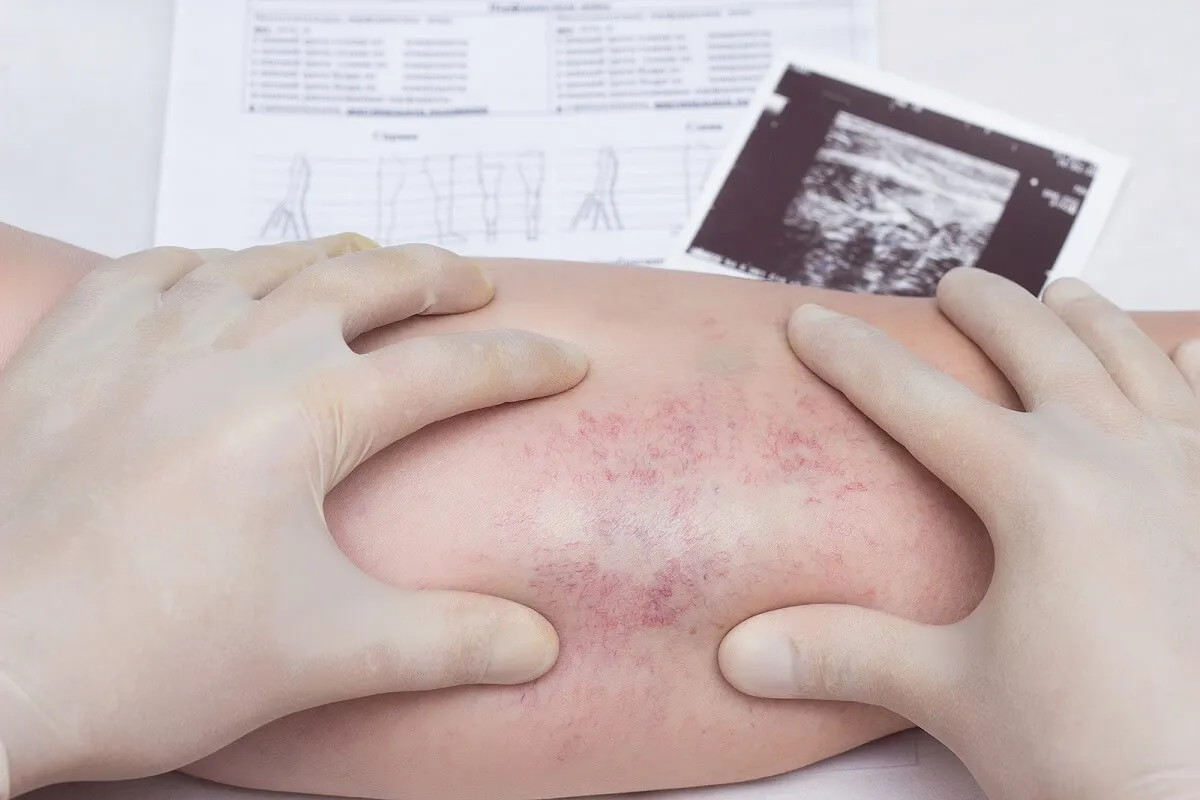
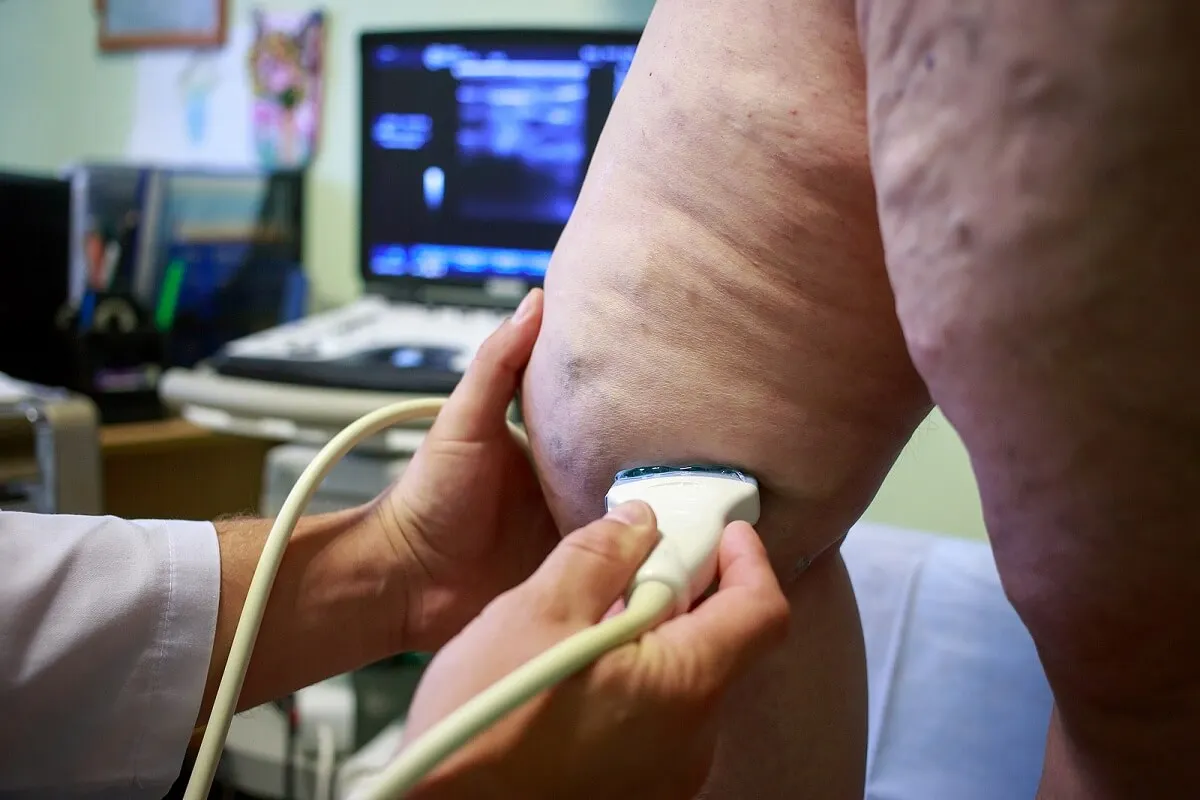
Diagnóstico de la paniculitis
El diagnóstico de la paniculitis comienza con una exploración física al momento de la consulta médica, y se confirma mediante una toma de muestra cutánea. En concreto, el médico sugiere una biopsia de piel escisional, ya que existen rasgos microscópicos característicos según la causa.
Una revisión publicada en The American Journal of Dermatopathology concluye que el estadio de evolución de una lesión en el momento de la biopsia influye de manera significativa en el aspecto microscópico
De este modo, en la histopatología se observa si la inflamación generada es septal, lobulillar o mixta, con o sin daño vascular. A su vez, se determina si hay predominio de neutrófilos, granulomatosos o linfocitos.
¿Qué opciones terapéuticas hay para la paniculitis?
No existe un tratamiento específico para la paniculitis. Por ende, se deben tratar todas las causas subyacentes. La Revue de Medecine Interne sugiere basar el tratamiento en los hallazgos histopatológicos. El objetivo es disminuir la inflamación y calmar los síntomas. Por lo tanto, las indicaciones suelen ser las siguientes:
- Usar de medias de compresión.
- Descansar y elevar el miembro afectado.
- Calmar el dolor con fármacos antiinflamatorios.
- Disminuir la inflamación con corticosteroides orales o inyectados.
- Tratar la causa subyacente, en caso de determinarse (por ejemplo, suspender algún fármaco, tratar un cuadro infeccioso, etcétera).
- Antibióticos con función antiinflamatoria que abarcan la hidroxicloroquina o la tetraciclina.
¿Cuál es el pronóstico de la paniculitis?
El pronóstico de la paniculitis dependerá de la causa que generó el cuadro inflamatorio. De hecho, se puede resolver de manera espontánea luego de haber tenido las lesiones durante algunas semanas. No obstante, puede regresar con el paso del tiempo.
Asimismo, algunas de las variantes de paniculitis dejan lipodistrofia (atrofia subcutánea localizada). En cualquier caso, resulta conveniente acudir al dermatólogo para recibir un tratamiento oportuno y adecuado.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Wick MR. Panniculitis: A summary. Semin Diagn Pathol. 2017;34(3):261-272. doi:10.1053/j.semdp.2016.12.004
- Ter Poorten MC, Thiers BH. Panniculitis. Dermatol Clin. 2002;20(3):421-vi. doi:10.1016/s0733-8635(02)00008-6
- Diaz Cascajo C, Borghi S, Weyers W. Panniculitis: definition of terms and diagnostic strategy. Am J Dermatopathol. 2000;22(6):530-549. doi:10.1097/00000372-200012000-00009
- Velter C, Lipsker D. Panniculites cutanées [Cutaneous panniculitis]. Rev Med Interne. 2016;37(11):743-750. doi:10.1016/j.revmed.2016.05.008
- Requena L, Yus ES. Panniculitis. Part I. Mostly septal panniculitis. J Am Acad Dermatol. 2001;45(2):163-186. doi:10.1067/mjd.2001.114736
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









