¿Cómo es la evolución del cáncer de piel?

Revisado y aprobado por el biotecnólogo Alejandro Duarte
El cáncer de piel es una afección por la que se forman células malignas en los tejidos de la piel. Es uno de los tipos de cáncer más frecuente.
La mayoría de los cánceres de piel se forman en las zonas del cuerpo expuestas al sol de las personas de edad avanzada como por ejemplo en la piel, en el cuello, en las manos y los brazos, o en personas que tienen un sistema inmune debilitado.
La evolución del cáncer de piel dependerá de muchos factores, entre ellos, la etapa del cáncer en la que se empieza a tratar y los cambios genéticos en los pacientes. Para comprender mejor la evolución del cáncer de piel y su origen, debemos tener una idea general de qué es la piel y cual es su estructura.
¿Qué conocemos sobre la piel?
Para empezar, debemos saber que la piel es un órgano, en concreto, es el órgano más grande de nuestro cuerpo. Es fundamental para la vida, ya que nos protege del calor, de la luz solar, de lesiones y de infecciones, además también se llevan a cabo en ella numerosas reacciones bioquímicas esenciales.
Es el órgano encargado de controlar la temperatura del cuerpo y de almacenar sustancias como el agua, la grasa o la vitamina D.
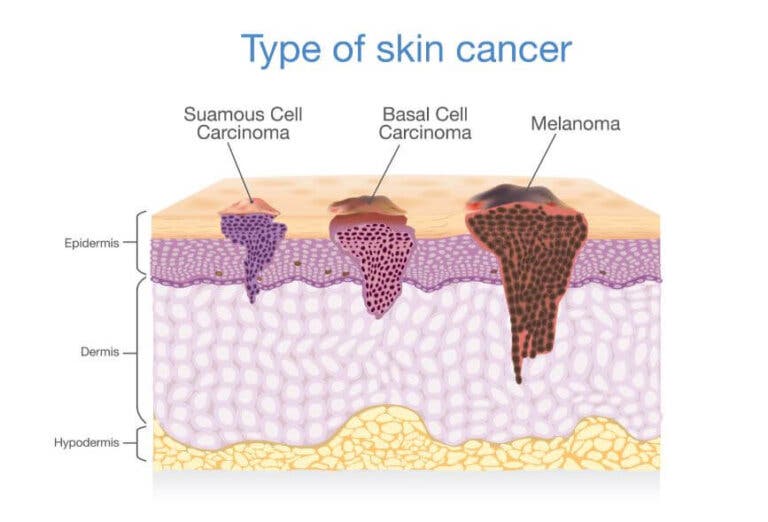
La piel se encuentra organizada en varias capas: la epidermis, la dermis y la hipodermis. La epidermis es la capa más externa y está compuesta por queratinocitos. Es la barrera más importante del cuerpo al ambiente externo. Carece de vasos sanguíneos y está compuesta, a su vez, por tres tipos de células:
- Las células escamosas. Células delgadas y planas. Son las más numerosas en esta capa.
- Las células basales. Estas células son redondas y se encuentran por debajo de las anteriores.
- Los melanocitos. Se sitúan en la parte inferior de la epidermis y son los encargados de sintetizar melanina (pigmento que le da color natural a la piel).
La dermis es la capa que sigue a la epidermis. Tiene varias funciones, como la función protectora, ya que es la segunda línea de defensa contra los traumatismos. También es la encargada de nutrir a la epidermis debido a que la dermis sí que contiene vasos sanguíneos. Por otro lado, en la dermis encontramos folículos pilosos, glándulas sebáceas, glándulas sudorípadas y fibras de colágeno y elastina, que son las encargadas de proporcionar elasticidad a la piel.
En cuanto a la hipodermis, esta capa también contiene fibras de colágeno y elásticas, que se conectan directamente con las de la dermis. En esta capa hay un gran número de células adiposas.
Tipos de cáncer de piel
Los tipos principales de cáncer de piel se desarrollan en la epidermis y son: carcinoma de células escamosas, carcinoma de células basales y melanoma, siendo este último el menos común de los tres.
A pesar de que el melanoma es el menos frecuente, cuando se desarrolla, es mucho más probable que invada el tejido cercano y se disemine a otras partes del cuerpo. Es por ello por lo que es el tipo de cáncer de piel que más muertes produce, siendo el más peligroso.
Los melanomas pueden desarrollarse en cualquier parte del cuerpo, pero son más comunes en ciertas áreas. Por ejemplo, en los hombres se producen con más frecuencia en el pecho y en la espalda. En cuanto a las mujeres, las piernas son lugares con más predisposición a padecerlo.
Los cánceres de células basales y de células escamosas son los dos tipos de cáncer más comunes y se relacionan con la exposición al sol, siendo este el factor de riego más importante a tener en cuenta para la prevención del cáncer de piel. La evolución del cáncer de piel de células basales y escamosas es más fácil de controlar que la de los melanomas, ya que los primeros no se propagan ni representan una amenaza tan importante para la vida.
Aún así, es muy importante detectarlos y tratarlos a tiempo porque sino pueden crecer más e invadir los tejidos y los órganos llegan a producir la muerte en el paciente.
Hemos hablado de los tres tipos principales de cánceres de piel, pero también hay otros que no son tan frecuentes. Entre ellos encontramos:
- Carcinoma de células de Merkel.
- Sarcoma de Kaposi.
- Linfoma cutáneo.
- Otros.
Tasa de supervivencia y evolución del cáncer de piel
La tasa de supervivencia en pacientes con cáncer de piel ronda entre los 5 y los 10 años. Por supuesto que son muchas las personas que tienen una evolución del cáncer de piel favorable y viven muchos más años o se curan.
Hoy en día, se ha avanzado mucho en los tratamientos contra el cáncer, lo que nos permite desarrollar un pronóstico más favorable para las personas diagnosticadas con cáncer de piel, y sobre todo aquellas que sufren un melanoma.
La evolución del cáncer de piel pasa por varias fases, que obviamente, cuanto más avanzada esté la enfermedad, menor posibilidad de supervivencia hay. Además de depender de la etapa del cáncer, hay muchos otros factores que afectan al pronóstico de la enfermedad, como los cambios genéticos de la persona en las células cancerosas y cuán bien el cáncer responde al tratamiento.
Otros factores que afectan a la evolución del cáncer de piel y a la supervivencia son:
- Edad. La supervivencia más baja empieza a los 70 años.
- Raza. La raza negra suele padecer melanona con menos frecuencia que la blanca, pero si se presenta, el tiempo de supervivencia suele ser más corto.
- Sistema inmunológico. Paciente con el sistema inmune debilitado, como los que han tenido un trasplante de órgano o padecen VIH, tienen un mayor riesgo de fallecer ante esta enfermedad.
El cáncer de piel es una afección por la que se forman células malignas en los tejidos de la piel. Es uno de los tipos de cáncer más frecuente.
La mayoría de los cánceres de piel se forman en las zonas del cuerpo expuestas al sol de las personas de edad avanzada como por ejemplo en la piel, en el cuello, en las manos y los brazos, o en personas que tienen un sistema inmune debilitado.
La evolución del cáncer de piel dependerá de muchos factores, entre ellos, la etapa del cáncer en la que se empieza a tratar y los cambios genéticos en los pacientes. Para comprender mejor la evolución del cáncer de piel y su origen, debemos tener una idea general de qué es la piel y cual es su estructura.
¿Qué conocemos sobre la piel?
Para empezar, debemos saber que la piel es un órgano, en concreto, es el órgano más grande de nuestro cuerpo. Es fundamental para la vida, ya que nos protege del calor, de la luz solar, de lesiones y de infecciones, además también se llevan a cabo en ella numerosas reacciones bioquímicas esenciales.
Es el órgano encargado de controlar la temperatura del cuerpo y de almacenar sustancias como el agua, la grasa o la vitamina D.
La piel se encuentra organizada en varias capas: la epidermis, la dermis y la hipodermis. La epidermis es la capa más externa y está compuesta por queratinocitos. Es la barrera más importante del cuerpo al ambiente externo. Carece de vasos sanguíneos y está compuesta, a su vez, por tres tipos de células:
- Las células escamosas. Células delgadas y planas. Son las más numerosas en esta capa.
- Las células basales. Estas células son redondas y se encuentran por debajo de las anteriores.
- Los melanocitos. Se sitúan en la parte inferior de la epidermis y son los encargados de sintetizar melanina (pigmento que le da color natural a la piel).
La dermis es la capa que sigue a la epidermis. Tiene varias funciones, como la función protectora, ya que es la segunda línea de defensa contra los traumatismos. También es la encargada de nutrir a la epidermis debido a que la dermis sí que contiene vasos sanguíneos. Por otro lado, en la dermis encontramos folículos pilosos, glándulas sebáceas, glándulas sudorípadas y fibras de colágeno y elastina, que son las encargadas de proporcionar elasticidad a la piel.
En cuanto a la hipodermis, esta capa también contiene fibras de colágeno y elásticas, que se conectan directamente con las de la dermis. En esta capa hay un gran número de células adiposas.
Tipos de cáncer de piel
Los tipos principales de cáncer de piel se desarrollan en la epidermis y son: carcinoma de células escamosas, carcinoma de células basales y melanoma, siendo este último el menos común de los tres.
A pesar de que el melanoma es el menos frecuente, cuando se desarrolla, es mucho más probable que invada el tejido cercano y se disemine a otras partes del cuerpo. Es por ello por lo que es el tipo de cáncer de piel que más muertes produce, siendo el más peligroso.
Los melanomas pueden desarrollarse en cualquier parte del cuerpo, pero son más comunes en ciertas áreas. Por ejemplo, en los hombres se producen con más frecuencia en el pecho y en la espalda. En cuanto a las mujeres, las piernas son lugares con más predisposición a padecerlo.
Los cánceres de células basales y de células escamosas son los dos tipos de cáncer más comunes y se relacionan con la exposición al sol, siendo este el factor de riego más importante a tener en cuenta para la prevención del cáncer de piel. La evolución del cáncer de piel de células basales y escamosas es más fácil de controlar que la de los melanomas, ya que los primeros no se propagan ni representan una amenaza tan importante para la vida.
Aún así, es muy importante detectarlos y tratarlos a tiempo porque sino pueden crecer más e invadir los tejidos y los órganos llegan a producir la muerte en el paciente.
Hemos hablado de los tres tipos principales de cánceres de piel, pero también hay otros que no son tan frecuentes. Entre ellos encontramos:
- Carcinoma de células de Merkel.
- Sarcoma de Kaposi.
- Linfoma cutáneo.
- Otros.
Tasa de supervivencia y evolución del cáncer de piel
La tasa de supervivencia en pacientes con cáncer de piel ronda entre los 5 y los 10 años. Por supuesto que son muchas las personas que tienen una evolución del cáncer de piel favorable y viven muchos más años o se curan.
Hoy en día, se ha avanzado mucho en los tratamientos contra el cáncer, lo que nos permite desarrollar un pronóstico más favorable para las personas diagnosticadas con cáncer de piel, y sobre todo aquellas que sufren un melanoma.
La evolución del cáncer de piel pasa por varias fases, que obviamente, cuanto más avanzada esté la enfermedad, menor posibilidad de supervivencia hay. Además de depender de la etapa del cáncer, hay muchos otros factores que afectan al pronóstico de la enfermedad, como los cambios genéticos de la persona en las células cancerosas y cuán bien el cáncer responde al tratamiento.
Otros factores que afectan a la evolución del cáncer de piel y a la supervivencia son:
- Edad. La supervivencia más baja empieza a los 70 años.
- Raza. La raza negra suele padecer melanona con menos frecuencia que la blanca, pero si se presenta, el tiempo de supervivencia suele ser más corto.
- Sistema inmunológico. Paciente con el sistema inmune debilitado, como los que han tenido un trasplante de órgano o padecen VIH, tienen un mayor riesgo de fallecer ante esta enfermedad.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Freedberg, Eisen, Wolff, et al. Dermatology in General Medicine. Editorial Mc Graw-Hill.
- Veronesi U, Cascinelli N, Adamus J, et al. Thin stage I primary cutaneous malignant melanoma. Comparison of excision with margins of 1 or 3 cm. New England Journal of Medicine 1988; 318: 1159-1162.
- Chu AC, Edelson RL. Malignant Tumors of the Skin. Arnold London 1999.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









