OMS declara mpox como emergencia internacional nuevamente, ¿qué hay que tener en cuenta?

Escrito y verificado por el médico Leonardo Biolatto
El director general de la Organización Mundial de la Salud (OMS) emitió un comunicado que determina a la mpox como una emergencia de salud pública de importancia internacional (ESPII). El anuncio se debe al actual brote que comenzó en la República Democrática del Congo y que se expande por África.
Según los expertos que asesoran a la institución máxima de salud, existe la posibilidad de que el virus genere mayor número de contagios fuera de África. Por lo tanto, se insta a todos los países a tomar medidas para limitar la propagación.
Ya en 2022 había sucedido una situación similar. En aquel momento, también con una declaración de emergencia, el saldo fue de unas 100 000 personas infectadas, 116 países con casos notificados y alrededor de 200 muertes.
La intención del comunicado del director general no es alarmar. Al contrario, ha manifestado que su deseo es que se coordine una respuesta internacional para salvar vidas.
La rápida propagación en el este de la República Democrática de Congo y la notificación de casos en varios países vecinos son noticias muy preocupantes. Es evidente que se necesita una respuesta internacional coordinada para detener estos brotes.
¿Es distinto el actual brote de mpox?
La mpox o viruela símica es una enfermedad viral que se transmite de animales a humanos y también entre humanos. El virus causal pertenece a la familia de los ortopoxvirus, como la viruela clásica.
La rápida propagación actual se debe, sin dudas, al contagio interhumano. De acuerdo a las investigaciones anteriores, las vías de transmisión son los fluidos corporales y el contacto piel a piel.
Una vez que la persona se contagia, sobreviene un periodo de incubación, sin síntomas. Dura alrededor de 2 semanas.
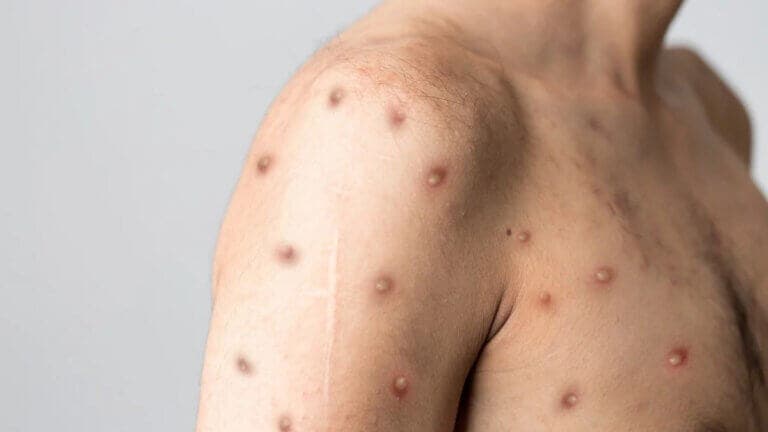
Luego se desarrollan los síntomas habituales, con fiebre de 4 días, dolores de cabeza, malestar general y dolor muscular. Pero lo característico es el brote en la piel, que tiende a comenzar en el tronco y se expande a las extremidades. Consiste en manchas y elevaciones, junto con vesículas de líquido claro y algunas con pus.
Los ganglios linfáticos se inflaman en varias secciones del cuerpo. Cuando pasan los días, las lesiones de la piel se vuelven costras y se descaman.
El actual brote de mpox no difiere demasiado, en su presentación, del anterior. Sin embargo, parece haber una mayor proporción de casos severos y mortales.
La tasa de mortalidad, en la República Democrática del Congo, asciende al 4,9 %. Quiere decir que mueren casi 5 personas de cada 100 que se infectan. En comparación, en 2022, fue del 0,2 %.
¿Dónde está localizado el brote de mpox?
Aunque se trata de una situación restringida a África, se espera la confirmación de casos nuevos en otros países. De allí la necesidad de declarar la emergencia internacional.
Hasta ahora, la República Democrática del Congo es el epicentro. No obstante, Burundí, Kenia, Ruanda y Uganda también notificaron enfermos.
África acumula, desde inicios del 2024, más de 17 500 casos, con 517 muertes, según el reporte de los Centros para el Control y la Prevención de Enfermedades de dicho continente. Y el total de infectados se extiende a lo largo de 13 países.
Por lo pronto, la variante del virus que circula allí no se detectó en Europa, Asia, Oceanía ni América. Investigadores que pudieron aislarla informaron que se trata de una mutación que ocurrió en septiembre de 2023. Desde ese momento, el agente infeccioso adquirió mayor capacidad para el contagio interhumano, sobre todo, a través de la transmisión sexual.
¿Quiénes están en mayor riesgo?
Los principales grupos de riesgo para sufrir una forma severa de mpox son los niños, las embarazadas y las personas inmunocomprometidas. Al respecto, la proporción de muertes entre menores de 15 años, en la República Democrática del Congo, es alarmante.
Los expertos consideran que esto se debe a las altas tasas de desnutrición en el país, lo que deja a los pequeños más indefensos.
En cuanto a las embarazadas, ya desde el brote de 2022 fue una circunstancia que ameritó más atención. La infección durante la gestación puede conducir a problemas severos en el bebé.
Medidas de prevención ante la nueva emergencia
Los consejos para evitar el contagio por mpox se basan en precauciones generales que son útiles para evitar muchas enfermedades:
- Lavarse las manos con frecuencia, sobre todo al volver del exterior, antes de manipular comida y tras ir al baño.
- Disponer de los alimentos de origen animal con la debida separación del resto de los productos.
- Comprar ingredientes animales en lugares habilitados que aseguren calidad y salubridad.
- Posponer visitas o vacaciones a sitios geográficos con brotes activos.
- Evitar el contacto con animales capaces de morder.
- Usar preservativo para las relaciones sexuales.
Todavía permanece vigente la indicación de consultar con la autoridad sanitaria si tuvimos contacto con alguien infectado en los últimos 14-21 días o si viajamos a las áreas de África ya mencionadas. Mientras se disponen nuestros análisis, deberíamos autoaislarnos.
¿Existe un tratamiento?
El enfoque para tratar la mpox implica medidas de apoyo y aislamiento para la mayoría de los casos. No existe un fármaco específico para la enfermedad y se usan antivirales solo en situaciones particulares.
Se procura controlar la fiebre y reducir el malestar en los pacientes. Mientras tanto, se limita el contacto de la persona con otros, con el fin de detener la propagación.
Hay dos antivirales que se prescriben bajo ciertos protocolos. Se trata de brincidofovir y tecovirimat. Finalmente, en caso de presentarse complicaciones bacterianas, por una sobreinfección de las heridas, una neumonía o una encefalitis, se administrarán antibióticos.
¿Hay vacunas contra la mpox?
En el brote de mpox del año 2022, algunos países se valieron de la vacuna Jynneos ® para administrarla a grupos de riesgo. Se contemplaba al personal de salud y también a los contactos cercanos de un caso confirmado.
En junio de este año, la República Democrática del Congo autorizó Jynneos ® en su territorio y le dio el visto bueno a LC16, otra vacuna, de origen japonés. Sin embargo, las dosis son insuficientes para el sistema de salud africano, que no da abasto para cubrir la demanda ni para hacer el desembolso económico que significan las dosis.
En pos de acelerar la ayuda humanitaria, la OMS lanzó un plan de evaluación y aprobación de emergencia de vacunas contra la viruela símica. Mediante un proyecto destinado a tal fin, los laboratorios pueden presentar sus productos para que un comité de expertos haga una valoración rápida y les dé la autorización de comercialización.
Los países fuera de África que disponen de viales continúan con un protocolo estricto de aplicación solo a personas en riesgo. Tal es el caso de España, que dispone de Jyneeos ® y de Imvanex ®.
Estados Unidos, por su parte, aplica Jynneos ® a un grupo más amplio. Se consideran de riesgo los hombres que tienen relaciones sexuales con otros hombres y cualquier persona que haya tenido una infección de transmisión sexual en los últimos 6 meses.
Una declaración para estar más atentos
Que la mpox sea de nuevo una emergencia de salud pública, en apenas 2 años, denota que no existieron acciones suficientes en todo este tiempo. El llamado de la OMS es una invitación a la cooperación y un aviso a la población para extremar cuidados, sin entrar en pánico.
Aunque el brote esté restringido a África, ya sabemos que los viajes y la globalización facilitan el camino de los virus. Es así que conviene revisar, en cada país donde estemos, cuáles son las disposiciones actuales sobre la viruela símica, quiénes se consideran grupos de riesgo y dónde acudir si sospechamos estar enfermos. Mantenernos informados es también parte de la responsabilidad como ciudadanos.
El director general de la Organización Mundial de la Salud (OMS) emitió un comunicado que determina a la mpox como una emergencia de salud pública de importancia internacional (ESPII). El anuncio se debe al actual brote que comenzó en la República Democrática del Congo y que se expande por África.
Según los expertos que asesoran a la institución máxima de salud, existe la posibilidad de que el virus genere mayor número de contagios fuera de África. Por lo tanto, se insta a todos los países a tomar medidas para limitar la propagación.
Ya en 2022 había sucedido una situación similar. En aquel momento, también con una declaración de emergencia, el saldo fue de unas 100 000 personas infectadas, 116 países con casos notificados y alrededor de 200 muertes.
La intención del comunicado del director general no es alarmar. Al contrario, ha manifestado que su deseo es que se coordine una respuesta internacional para salvar vidas.
La rápida propagación en el este de la República Democrática de Congo y la notificación de casos en varios países vecinos son noticias muy preocupantes. Es evidente que se necesita una respuesta internacional coordinada para detener estos brotes.
¿Es distinto el actual brote de mpox?
La mpox o viruela símica es una enfermedad viral que se transmite de animales a humanos y también entre humanos. El virus causal pertenece a la familia de los ortopoxvirus, como la viruela clásica.
La rápida propagación actual se debe, sin dudas, al contagio interhumano. De acuerdo a las investigaciones anteriores, las vías de transmisión son los fluidos corporales y el contacto piel a piel.
Una vez que la persona se contagia, sobreviene un periodo de incubación, sin síntomas. Dura alrededor de 2 semanas.
Luego se desarrollan los síntomas habituales, con fiebre de 4 días, dolores de cabeza, malestar general y dolor muscular. Pero lo característico es el brote en la piel, que tiende a comenzar en el tronco y se expande a las extremidades. Consiste en manchas y elevaciones, junto con vesículas de líquido claro y algunas con pus.
Los ganglios linfáticos se inflaman en varias secciones del cuerpo. Cuando pasan los días, las lesiones de la piel se vuelven costras y se descaman.
El actual brote de mpox no difiere demasiado, en su presentación, del anterior. Sin embargo, parece haber una mayor proporción de casos severos y mortales.
La tasa de mortalidad, en la República Democrática del Congo, asciende al 4,9 %. Quiere decir que mueren casi 5 personas de cada 100 que se infectan. En comparación, en 2022, fue del 0,2 %.
¿Dónde está localizado el brote de mpox?
Aunque se trata de una situación restringida a África, se espera la confirmación de casos nuevos en otros países. De allí la necesidad de declarar la emergencia internacional.
Hasta ahora, la República Democrática del Congo es el epicentro. No obstante, Burundí, Kenia, Ruanda y Uganda también notificaron enfermos.
África acumula, desde inicios del 2024, más de 17 500 casos, con 517 muertes, según el reporte de los Centros para el Control y la Prevención de Enfermedades de dicho continente. Y el total de infectados se extiende a lo largo de 13 países.
Por lo pronto, la variante del virus que circula allí no se detectó en Europa, Asia, Oceanía ni América. Investigadores que pudieron aislarla informaron que se trata de una mutación que ocurrió en septiembre de 2023. Desde ese momento, el agente infeccioso adquirió mayor capacidad para el contagio interhumano, sobre todo, a través de la transmisión sexual.
¿Quiénes están en mayor riesgo?
Los principales grupos de riesgo para sufrir una forma severa de mpox son los niños, las embarazadas y las personas inmunocomprometidas. Al respecto, la proporción de muertes entre menores de 15 años, en la República Democrática del Congo, es alarmante.
Los expertos consideran que esto se debe a las altas tasas de desnutrición en el país, lo que deja a los pequeños más indefensos.
En cuanto a las embarazadas, ya desde el brote de 2022 fue una circunstancia que ameritó más atención. La infección durante la gestación puede conducir a problemas severos en el bebé.
Medidas de prevención ante la nueva emergencia
Los consejos para evitar el contagio por mpox se basan en precauciones generales que son útiles para evitar muchas enfermedades:
- Lavarse las manos con frecuencia, sobre todo al volver del exterior, antes de manipular comida y tras ir al baño.
- Disponer de los alimentos de origen animal con la debida separación del resto de los productos.
- Comprar ingredientes animales en lugares habilitados que aseguren calidad y salubridad.
- Posponer visitas o vacaciones a sitios geográficos con brotes activos.
- Evitar el contacto con animales capaces de morder.
- Usar preservativo para las relaciones sexuales.
Todavía permanece vigente la indicación de consultar con la autoridad sanitaria si tuvimos contacto con alguien infectado en los últimos 14-21 días o si viajamos a las áreas de África ya mencionadas. Mientras se disponen nuestros análisis, deberíamos autoaislarnos.
¿Existe un tratamiento?
El enfoque para tratar la mpox implica medidas de apoyo y aislamiento para la mayoría de los casos. No existe un fármaco específico para la enfermedad y se usan antivirales solo en situaciones particulares.
Se procura controlar la fiebre y reducir el malestar en los pacientes. Mientras tanto, se limita el contacto de la persona con otros, con el fin de detener la propagación.
Hay dos antivirales que se prescriben bajo ciertos protocolos. Se trata de brincidofovir y tecovirimat. Finalmente, en caso de presentarse complicaciones bacterianas, por una sobreinfección de las heridas, una neumonía o una encefalitis, se administrarán antibióticos.
¿Hay vacunas contra la mpox?
En el brote de mpox del año 2022, algunos países se valieron de la vacuna Jynneos ® para administrarla a grupos de riesgo. Se contemplaba al personal de salud y también a los contactos cercanos de un caso confirmado.
En junio de este año, la República Democrática del Congo autorizó Jynneos ® en su territorio y le dio el visto bueno a LC16, otra vacuna, de origen japonés. Sin embargo, las dosis son insuficientes para el sistema de salud africano, que no da abasto para cubrir la demanda ni para hacer el desembolso económico que significan las dosis.
En pos de acelerar la ayuda humanitaria, la OMS lanzó un plan de evaluación y aprobación de emergencia de vacunas contra la viruela símica. Mediante un proyecto destinado a tal fin, los laboratorios pueden presentar sus productos para que un comité de expertos haga una valoración rápida y les dé la autorización de comercialización.
Los países fuera de África que disponen de viales continúan con un protocolo estricto de aplicación solo a personas en riesgo. Tal es el caso de España, que dispone de Jyneeos ® y de Imvanex ®.
Estados Unidos, por su parte, aplica Jynneos ® a un grupo más amplio. Se consideran de riesgo los hombres que tienen relaciones sexuales con otros hombres y cualquier persona que haya tenido una infección de transmisión sexual en los últimos 6 meses.
Una declaración para estar más atentos
Que la mpox sea de nuevo una emergencia de salud pública, en apenas 2 años, denota que no existieron acciones suficientes en todo este tiempo. El llamado de la OMS es una invitación a la cooperación y un aviso a la población para extremar cuidados, sin entrar en pánico.
Aunque el brote esté restringido a África, ya sabemos que los viajes y la globalización facilitan el camino de los virus. Es así que conviene revisar, en cada país donde estemos, cuáles son las disposiciones actuales sobre la viruela símica, quiénes se consideran grupos de riesgo y dónde acudir si sospechamos estar enfermos. Mantenernos informados es también parte de la responsabilidad como ciudadanos.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- AfricaCDC. (2024). Africa CDC Epidemic Intelligence Report. https://africacdc.org/download/africa-cdc-weekly-event-based-surveillance-report-august-2024/
- CDC. (2023). Aspectos básicos de la vacunación contra la viruela símica (mpox en inglés). Centros para el Control y la Prevención de Enfermedades. https://www.cdc.gov/poxvirus/mpox/es/vaccines/index.html
- OMS. (2024). El Director General de la OMS declara una emergencia de salud pública de importancia internacional por el brote de viruela símica (mpox). Organización Mundial de la Salud. https://www.who.int/es/news/item/14-08-2024-who-director-general-declares-mpox-outbreak-a-public-health-emergency-of-international-concern
- OMS. (2024). Mpox - Democratic Republic of the Congo. Organización Mundial de la Salud. https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON522
- OMS. (2024). WHO invites mpox vaccine manufacturers to submit dossiers for emergency evaluation. Organización Mundial de la Salud. https://www.who.int/news/item/09-08-2024-who-invites-mpox-vaccine-manufacturers-to-submit-dossiers-for-emergency-evaluations
- Sharif, N., Sharif, N., Alzahrani, K. J., Halawani, I. F., Alzahrani, F. M., Díez, I. D. L. T., ... & Dey, S. K. (2023). Molecular epidemiology, transmission and clinical features of 2022‐mpox outbreak: A systematic review. Health science reports, 6(10), e1603. https://onlinelibrary.wiley.com/doi/full/10.1002/hsr2.1603
- Vakaniaki, E. H., Kacita, C., Kinganda-Lusamaki, E., O’Toole, Á., Wawina-Bokalanga, T., Mukadi-Bamuleka, D., ... & Mbala-Kingebeni, P. (2024). Sustained Human Outbreak of a New MPXV Clade I Lineage in the Eastern Democratic Republic of the Congo. Nature Medicine, 1-1. https://www.medrxiv.org/content/10.1101/2024.04.12.24305195v2
- Velázquez-Cervantes, M. A., Ulloa-Aguilar, J. M., & León-Juárez, M. (2023). La viruela del mono y el embarazo: una enfermedad olvidada y su impacto en la salud perinatal. Revista Clínica Española, 223(1), 32-39. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9576805/
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









