¿Qué es la púrpura con trombocitopenia? La enfermedad que padece Julia Roberts


Escrito y verificado por el médico Leonardo Biolatto
Desde hace varios años tenemos noticias de la rara enfermedad que padece Julia Roberts. Según trascendió desde su entorno y por las declaraciones de la propia actriz, se trata de púrpura trombocitopénica idiopática (PTI).
Este trastorno sanguíneo y autoinmune no es muy frecuente. De todas maneras, había cobrado relevancia desde el 2020 por haberse asociado a un efecto adverso de ciertas vacunas.
Por supuesto que la enfermedad de Julia Roberts no ha sido desencadenada por una vacunación en particular. Aun así, al referirse a la PTI por otros motivos, suele venir a colación el antecedente de la actriz.
¿Qué es la púrpura y qué es la trombocitopenia?
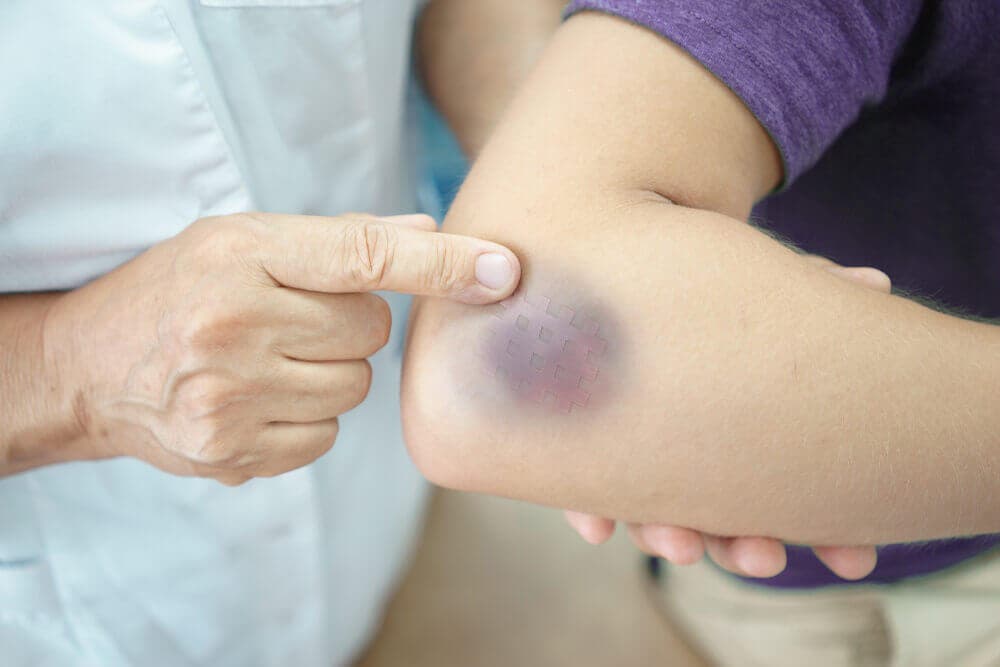
En medicina, se habla de púrpura cuando hay un moretón en la piel o en las mucosas que mide entre 4 mm y 10 mm. O sea, el término se emplea para describir una mancha violácea que se forma por la salida de sangre desde el interior de los vasos hacia la piel.
Estas manchas pueden ser múltiples o aparecer de a una por vez. Además, si cambia el tamaño, también cambia la denominación. Cuando miden menos de 4 mm ya no son púrpuras, sino petequias. A la inversa, si superan los 10 mm, son equimosis.
Con base en esta definición, luego se clasificaron las enfermedades que causaban los hematomas entre 4 y 10 mm. En realidad, se incluyó a todas las manchas hasta 1 cm.
Así, podemos hablar de los siguientes cuadros clínicos:
- Púrpura trombocitopénica idiopática: es la enfermedad que padece Julia Roberts. Algunos autores han propuesto cambiar su nombre y denominarla trombocitopenia inmunitaria. Luego la describiremos mejor.
- Púrpura trombocitopénica trombótica: el mecanismo de esta enfermedad es complejo y puede resultar mortal. Lo que sucede es que las plaquetas de la sangre tienden a agruparse para formar coágulos. Los mismos son capaces de trasladarse a los órganos vitales, produciendo infartos o accidentes cerebrovasculares.
- Púrpura fulminante: es una forma típica de los recién nacidos. Hay una carencia de proteínas necesarias para controlar la coagulación, por lo que se forman trombos que pueden obstruir la circulación.
- Púrpura senil: es una presentación clínica de los adultos mayores. Sucede que los vasos sanguíneos pequeños se vuelven más frágiles por el envejecimiento y trasudan sangre, formando hematomas visibles.
¿Y la trombocitopenia?
El término trombocitopenia describe la situación en la que una persona tiene menos plaquetas que lo considerado normal. En general, entre 150 000 y 400 000 plaquetas por microlitro de sangre es lo saludable.
Cuando un paciente presenta un recuento de plaquetas de menos de 150 000 en el laboratorio, entonces se diagnostica la trombocitopenia. Las causas son múltiples y la situación no es una enfermedad en sí misma, sino un signo. Esto quiere decir que hay que buscar el origen del problema.
La enfermedad que padece Julia Roberts, la PTI, muchas veces se sospecha cuando se descubre en un examen de laboratorio, de manera casual, que hay menos de 150 000 plaquetas. Otras causas frecuentes de trombocitopenia son las intoxicaciones con metales pesados, el alcoholismo, el embarazo y el cáncer.
¿Cómo es la púrpura trombocitopénica idiopática?
En la PTI que padece Julia Roberts hay una alteración del sistema inmunitario. Los anticuerpos, que tendrían que defendernos de agentes externos, comienzan a atacar las plaquetas propias. Entonces, estas se destruyen y reducen su concentración en la sangre.
Al haber menos plaquetas, el organismo no puede coagular la sangre como debería. Por lo tanto, se hacen frecuentes los moretones o hematomas en la piel ante mínimos roces o traumatismos leves.
No está claro todavía por qué se inicia la PTI. Se han identificado casos que comienzan luego de ingerir antibióticos, tras la colocación de vacunas o por haber atravesado una infección tanto viral (hepatitis) como bacteriana (Helicobacter pylori).
Síntomas
Aunque es una púrpura y los hematomas son la manifestación principal de la PTI, no resultan el único signo. Al producirse sangrados en la piel y en las mucosas, es posible encontrar otras manifestaciones.
Debido a que las mujeres en edad reproductiva suelen ser las más afectadas, un síntoma podrían ser las menstruaciones abundantes. El cuerpo se ve imposibilitado de limitar el sangrado del periodo.
También es posible que aparezca sangre en las heces o en la orina. Si no es mucha la cantidad, a veces pasa desapercibida esta presencia, hasta tanto se realice un examen de sangre oculta en materia fecal o de hematuria (para la orina).
Finalmente, se puede sospechar, sobre todo en niños, cuando hay sangrados de nariz que no ceden de manera rápida. A pesar de tomar las medidas necesarias para detener la hemorragia, los padres pueden notar que la cantidad de sangre es demasiada y que la coagulación se retrasa.
¿Tiene tratamiento la enfermedad que padece Julia Roberts?
La púrpura trombocitopénica idiopática se confirma con análisis de sangre. Además de corroborar la reducción de las plaquetas, el médico puede solicitar exámenes de anticuerpos para detectar aquellos que podrían estar involucrados en el trastorno autoinmune.
Ahora bien, si la enfermedad se diagnostica como aguda, se espera que se resuelva sola en un máximo de 6 meses. Son pacientes que no requerirán tratamiento, más que un seguimiento y controles periódicos.
Los cuadros crónicos, que perduran más allá de los 6 meses, a veces se abordan de manera activa, mientras que en otras tantas se prefiere la expectación. Es decir, se controlan los niveles de plaquetas para que se mantengan en rangos seguros, sin prescribir medicación.
La presencia de anemia, de sangrados abundantes que complican la vida cotidiana o el riesgo de desarrollar infartos o accidentes cerebrovasculares, ameritan el inicio de corticoides. La prednisona y la dexametasona son los más elegidos. A la par, pueden añadirse anticuerpos monoclonales (rituximab) o estimuladores de la formación de plaquetas (romiplostim).
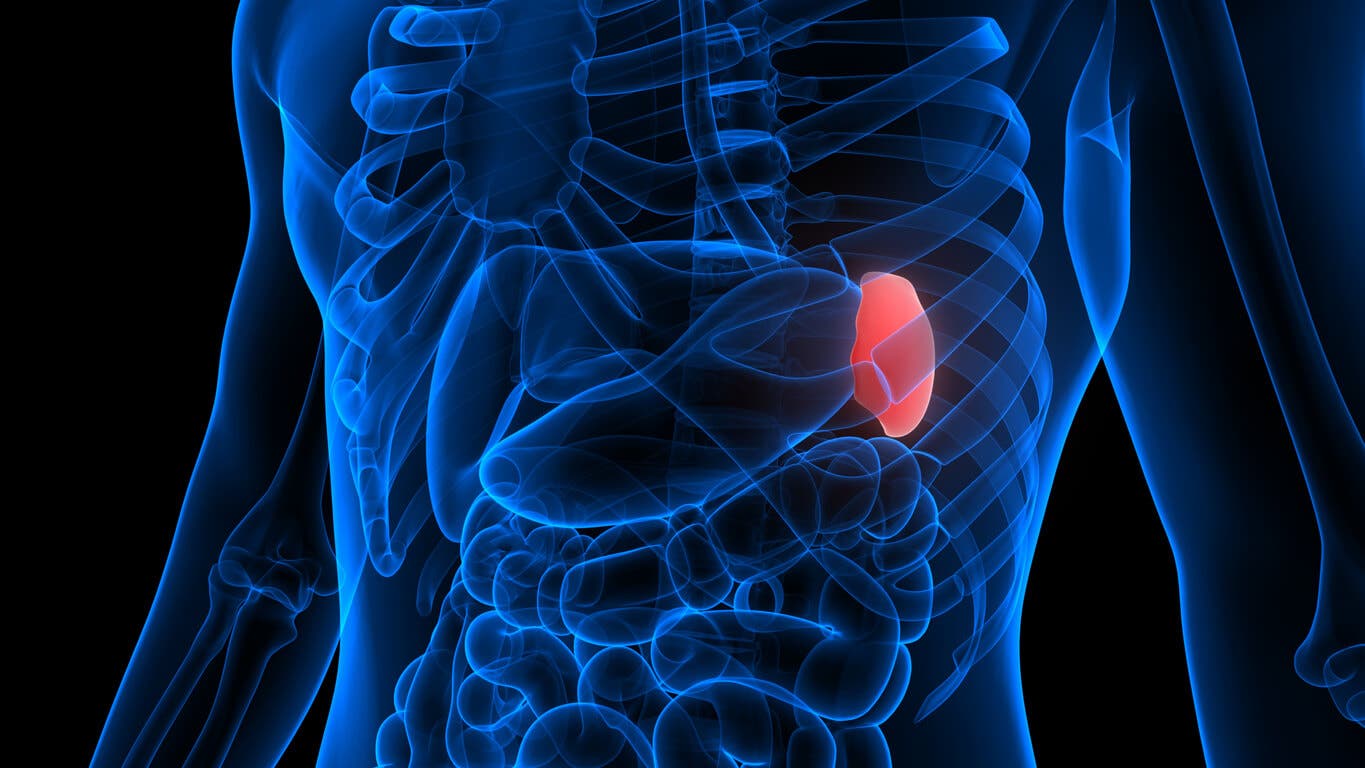
La transfusión de plaquetas se reserva para los pacientes con un conteo muy bajo de las mismas y sin respuesta a los medicamentos. Del mismo modo, la extirpación del bazo o esplenectomía está también reservada para tratamientos que no llegan a buen puerto con las medidas más básicas.
¿Qué le espera a Julia Roberts por culpa de su enfermedad?
El pronóstico de la PTI es bueno en la mayoría de los pacientes. Esta enfermedad que padece Julia Roberts no suele evolucionar de manera tórpida a lo largo de las décadas, excepto en casos puntuales.
Es probable que la actriz solo tenga que realizarse exámenes regulares de conteo de plaquetas. Quizás amerite la toma de algún medicamento.
Con las precauciones debidas y una dieta especializada, los pacientes con PTI son capaces de desarrollar una vida normal, asistiendo a eventos y trabajando. Con los deportes hay que extremar los cuidados, ya que se deben evitar los traumas que puedan generar hematomas grandes. De todas maneras, no está vedado el ejercicio físico.
Por lo pronto, Julia Roberts sigue en actividad. Este año ha estrenado Viaje al paraíso y participa en la serie Gaslit.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Aljarad, Sara, et al. "The impact of helicobacter pylori eradication on platelet counts of adult patients with idiopathic thrombocytopenic purpura." BMC hematology 18.1 (2018): 1-8.
- ACUÑA, HUMBERTO PÉREZ. "Las púrpuras." Revista Cubana de Medicina 10.3 (2019).
- Alvarado-Ibarra, Martha, et al. "Trombocitopenia inmunitaria primaria. Consenso 2016 por hematólogos del ISSSTE." Revista de Hematología 17.4 (2016): 268-286.
- Castellano, María Eva Mingot, et al. "Recomendaciones para el abordaje clínico de pacientes con púrpura trombocitopénica trombótica." Medicina Clínica 158.12 (2022): 630-e1.
- Castro, Guillermo, et al. "Esplenectomía laparoscópica en pacientes con púrpura trombocitopénica idiopática. Primera experiencia en el Hospital Regional de Arica." Revista chilena de cirugía 69.3 (2017): 230-233.
- El Choueiry, E., G. Costa, and J. Bergounioux. "Púrpura fulminante." EMC-Pediatría 56.2 (2021): 1-5.
- Espinoza-Valdespino, Laura, et al. "Generalidades en el tratamiento de la púrpura trombocitopénica inmune." El Residente 11.1 (2016): 28-35.
- Onisâi, Minodora, et al. "Idiopathic thrombocytopenic purpura (ITP)–new era for an old disease." Romanian Journal of Internal Medicine 57.4 (2019): 273-283.
- Ruiz Gil, Wilson. "Diagnóstico y tratamiento de la púrpura trombocitopénica inmunológica." Revista Medica Herediana 26.4 (2015): 246-255.
- Silva, Camila L., and Allyne Cristina Grando. "Complications of idiopathic thrombocytopenic purpura in pregnancy: a review of literature." Jornal Brasileiro de Patologia e Medicina Laboratorial 57 (2021).
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









