Antibiograma: ¿para qué se usa?

Escrito y verificado por el médico Leonardo Biolatto
No todas las bacterias son sensibles a los mismos antibióticos, y además, dentro del mismo tipo de agentes infecciosos, no todos requieren los mismos medicamentos. El antibiograma viene en ayuda del médico para saber qué fármaco recetar.
Pero, ¿por qué no todos los microorganismos se pueden combatir con el mismo antibiótico? Esta es una pregunta muy recurrente y tiene su respuesta en el concepto de evolución. Los microorganismos han generado mecanismos para esquivar las sustancias que les impidan su supervivencia.
Estas resistencias se tienen que saber de antemano para poder aplicar el tratamiento adecuado a la persona infectada. Para ello, el antibiograma revela la sensibilidad de una determinada bacteria frente a unos antibióticos.
Resistencias a los antimicrobianos
Las bacterias se vuelven resistentes con el paso del tiempo, en base a su necesidad de sobrevivir. La resistencia a los fármacos, que puede observarse en los antibiogramas, se clasifica en dos formas:
- Innatas: son mecanismos que una familia de bacterias tienen escritos en su código genético de manera natural, es decir, que ya tenían esta resistencia mucho antes de la aplicación de los antibióticos.
- Adquiridas: determinadas bacterias crearon métodos para resistir o combatir los antibióticos. Pasaron de ser sensibles a estos medicamentos a ser resistentes.
Seguir leyendo: Resistencia bacteriana: lo que puedes hacer para combatirla
Un ejemplo de resistencia adquirida
Un ejemplo de resistencia adquirida es la que sucedió después del descubrimiento de la penicilina por Alexander Fleming. En la década de 1940, el principal antimicrobiano utilizado fue la penicilina, pero una bacteria llamada Staphylococcus aureus no tardó en desarrollar resistencias.
La penicilina es un antibiótico que se une a una enzima que genera la pared de la bacteria. Es decir, la penicilina inhibe la síntesis de la pared bacteriana dejando desprotegido al microorganismo, y conduciéndolo a la muerte. No obstante, el Staphylococcus aureus generó unas enzimas llamadas penicilinasas para romper la molécula de penicilina.
Peligros de las resistencias a los antimicrobianos
El Centro de Control y la Prevención de Enfermedades (CDC) redactó el informe del 2019 sobre la amenaza a las resistencias a los antibióticos en Estados Unidos, exponiendo que el número de resistencias sigue siendo alto. En la actualidad, hay 2.8 millones de infecciones resistentes a antibióticos.
Viendo todos estos datos, resulta preocupante y aterrador la amenaza que supone la resistencias a los antibióticos. Según la Organización Mundial de la Salud (OMS), en los últimos años el uso y abuso de los antimicrobianos ha incrementado el número y los tipos de microorganismos resistentes.
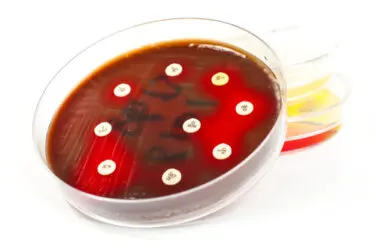
¿Qué es el antibiograma?
El antibiograma nos ayuda a determinar el antibiótico más adecuado para tratar específicamente a la bacteria que nos ha infectado. Cuando tenemos una infección, el médico extrae una muestra del foco de la infección para aislar el microorganismo causante.
El microorganismo crece en un medio controlado, llamado cultivo, para determinar qué tipo de bacteria es y a qué familia pertenece. Una vez cumplimentado ese paso, se la cultiva en otro medio con pastillas que liberan antibióticos.
Las bacterias crecen en este nuevo cultivo, pero si son sensibles a los antibióticos dejan un halo alrededor de la pastilla. Este halo indica que la bacteria no se ha podido reproducir porque el antibiótico se lo ha impedido.
El uso indiscriminado de antibióticos aumentó la resistencia de las bacterias, y hoy el antibiograma cobra más valor que hace décadasQuizás te interese: ¿Qué es la resistencia a los antibióticos?
Tratamiento según el antibiograma
Cuando una infección es muy grave no hay tiempo de esperar a los resultados del antibiograma. En base a las características del paciente, el foco de la infección, y si ésta ha sido contraída fuera o dentro del hospital, se trata al paciente con unos antibióticos de amplio espectro.
Estos fármacos de amplio espectro no se pueden aplicar deliberadamente a toda persona que tiene una infección, porque su indicación implica el riesgo de resistencia. Si se vuelven resistentes, tenemos un problema, dado que en infecciones graves no podremos aplicar el mismo antibiótico.
Por otro lado, el tratamiento dirigido es el que se hace a medida de la bacteria en cuestión. Viene determinado por el antibiograma, que nos indica qué antibiótico utilizar.
Evitar las resistencias bacterianas
Evitar y prevenir las resistencias bacterianas es necesario y vital para la humanidad. Si los microorganismos se vuelven muy resistentes, la terapéutica será ineficaz y las consecuencias graves.
El consejo número uno es tomar la dosis adecuada de antibiótico prescrito durante los días que nos ha dicho el médico. No podemos dejar la medicación aunque nos sintamos bien, ni tampoco podemos modificar los miligramos ingeridos en razón de nuestro gusto personal.
Si a pesar de los recaudos nos topamos con una bacteria resistencia, el uso del antibiograma será la norma. Es una herramienta bioquímica potente para tratar los casos infecciosos graves.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Eugenia Cabrera, C., Fabián Gómez, R., & Edmundo Zúñiga, A. (2007). La resistencia de bacterias a antibióticos, antisépticos y desinfectantes una manifestación de los mecanismos de supervivencia y adaptación. In Colomb Med (Vol. 38). Abril-Junio. http://www.foxitsoftware.comforevaluationonly.
- La resistencia a los antibióticos y la seguridad de los alimentos | CDC. (n.d.). Retrieved May 24, 2020, from https://www.cdc.gov/foodsafety/es/challenges/antibiotic-resistance.html
- Martins, M. Á., Pérez, M. G., Reynaga, E., Ané, L. C., & Deltell, J. M. M. (2020). Novedades en la duración recomendada de los tratamientos antibióticos. FMC - Formación Médica Continuada En Atención Primaria, 27(5), 247–253. https://doi.org/10.1016/j.fmc.2019.09.015
- OMS | 10 datos sobre la resistencia a los antimicrobianos. (2017). WHO.
- La resistencia a los antibióticos: un problema muy serio. (n.d.). Retrieved May 24, 2020, from http://www.scielo.org.pe/scielo.php?pid=S1728-59172019000200011&script=sci_arttext&tlng=en
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









