Sarpullido por VIH, ¿cómo reconocerlo?


Escrito y verificado por la dermatóloga Maria del Carmen Hernandez
Observar manchas rojas, pequeñas protuberancias o escamas en la piel, acompañadas de picazón, ardor o dolor, puede generar preocupación e incertidumbre. Es posible que, al buscar en internet sobre el tema, te hayas encontrado con la posibilidad de que la lesión sea un sarpullido por el virus de la inmunodeficiencia humana o VIH.
Si bien las erupciones cutáneas son de los primeros síntomas que pueden manifestarse tras la infección por el virus, no siempre esta es la causa. Por otro lado, si hay lesiones en la piel mientras estamos tomando antirretrovirales, porque ya tenemos el diagnóstico y nos los recetaron, entonces será un efecto secundario de la medicación.
Lo fundamental es la consulta médica para arribar a un diagnóstico certero. Aquí encontrarás una orientación inicial, pero la información que te brindamos no sustituye la valoración de un profesional.
¿Qué es el sarpullido por VIH?
Se llama sarpullido por VIH a una erupción cutánea que se produce cuando el sistema inmunitario reacciona ante la presencia del virus de la inmunodeficiencia humana. En algunos pacientes, esta manifestación es la primera que denota la enfermedad.
Suele aparecer entre 2 y 6 semanas después de la exposición al virus.
Es bastante común. Se calcula que se presenta en, aproximadamente, la mitad de los casos de infección reciente.
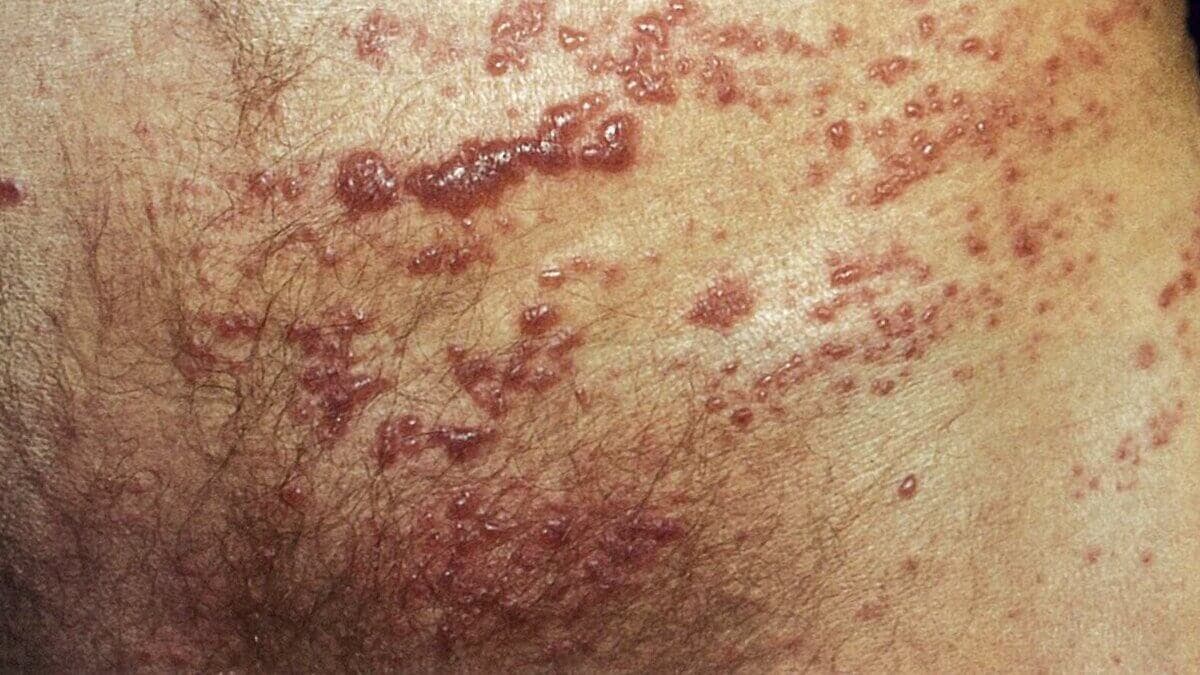
¿Cómo se ve?
La erupción es maculopapular. Esto significa que está compuesta por manchas planas y enrojecidas, así como por pequeñas protuberancias elevadas.
Suele acompañarse de picazón o dolor. Tiende a verse roja en personas de tez clara. En cambio, en pieles más oscuras, el color deriva en púrpura.
Aunque puede manifestarse en cualquier parte del cuerpo, es más usual observar el sarpullido en la cara, el cuello y la parte superior del torso. También adquiere la forma de úlceras en la boca o en los genitales.
Dura alrededor de 14 días. En algunos casos, se prolonga hasta 10 semanas.
Además, es posible que haya otros síntomas iniciales de VIH, que se parecen a una gripe y son los siguientes:
- Fatiga
- Fiebre
- Dolores musculares
- Sudoración nocturna
- Molestias en la garganta
- Ganglios linfáticos inflamados

Otros tipos de sarpullidos relacionados con el VIH
La infección por el virus de la inmunodeficiencia humana puede causar varios tipos de erupciones, que varían en gravedad. Las siguientes son las más usuales.
Dermatitis seborreica
Es una afección inflamatoria en personas con VIH avanzado, en especial, en aquellas con un sistema inmunitario comprometido y una carga viral alta. De todos modos, la dermatitis seborreica también puede aparecer en fases iniciales de la enfermedad.
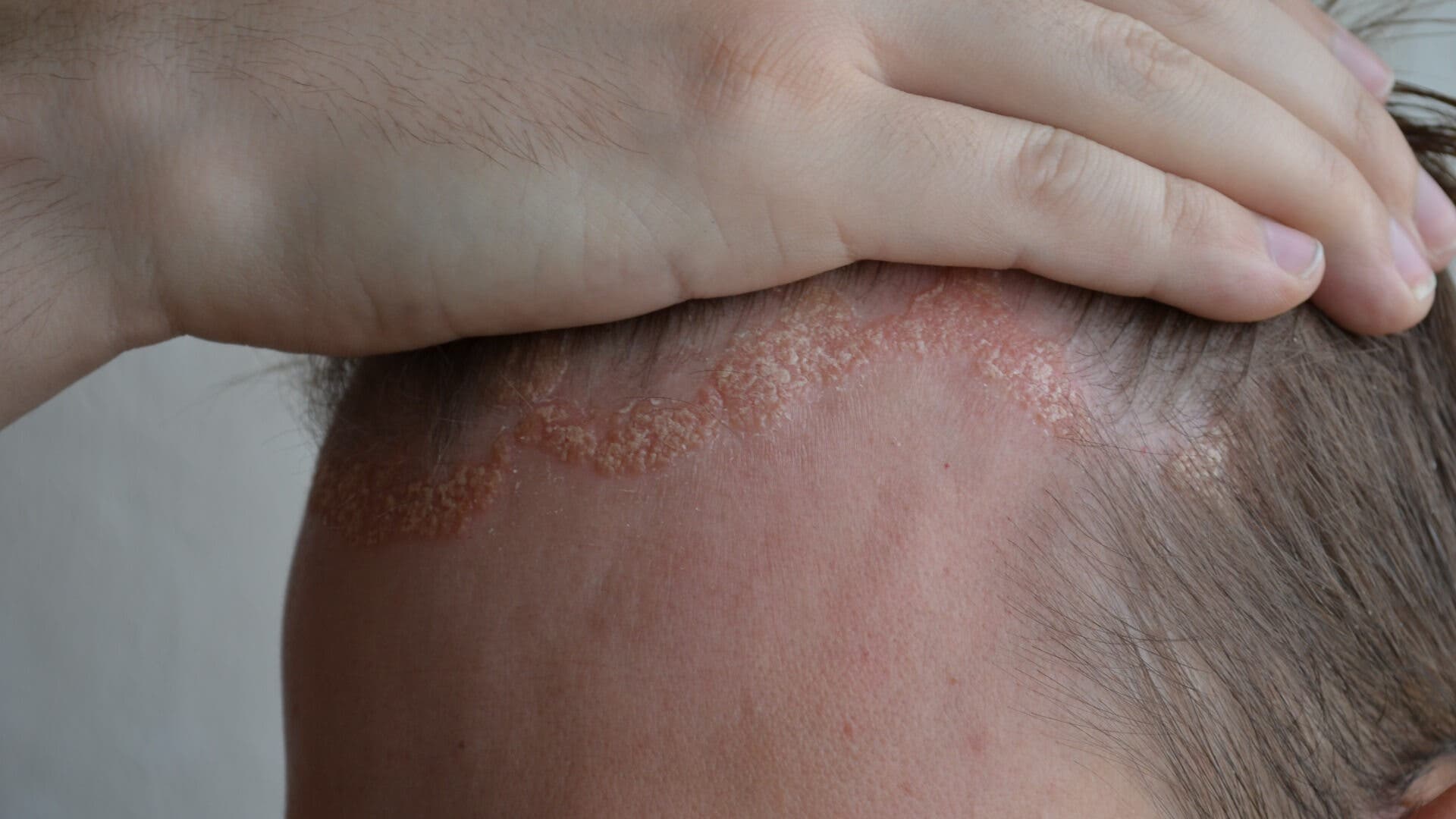
El sarpullido se caracteriza por piel roja con escamas amarillentas y grasosas. Se desarrolla en áreas con glándulas sebáceas, como el cuero cabelludo, la cara, las axilas, la parte superior del torso y la espalda.
Foliculitis eosinofílica
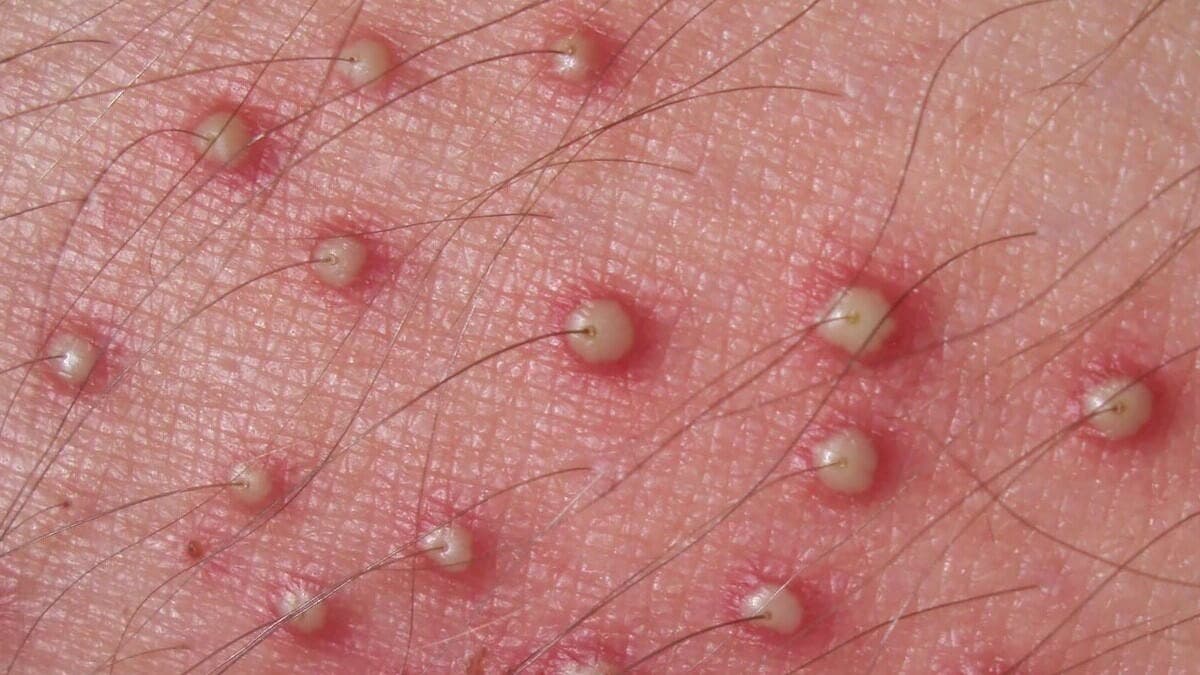
Esta afección inflamatoria de la piel es común en personas con VIH. Suele presentarse cuando el recuento de linfocitos CD4 es inferior a 250 células/mm3. Su característica es la inflamación de los folículos pilosos.
La piel se torna roja y presenta pústulas, que son protuberancias llenas de pus. Provoca una intensa picazón que toma la cara, el cuero cabelludo, el cuello y el tronco.
Erupción papular pruriginosa
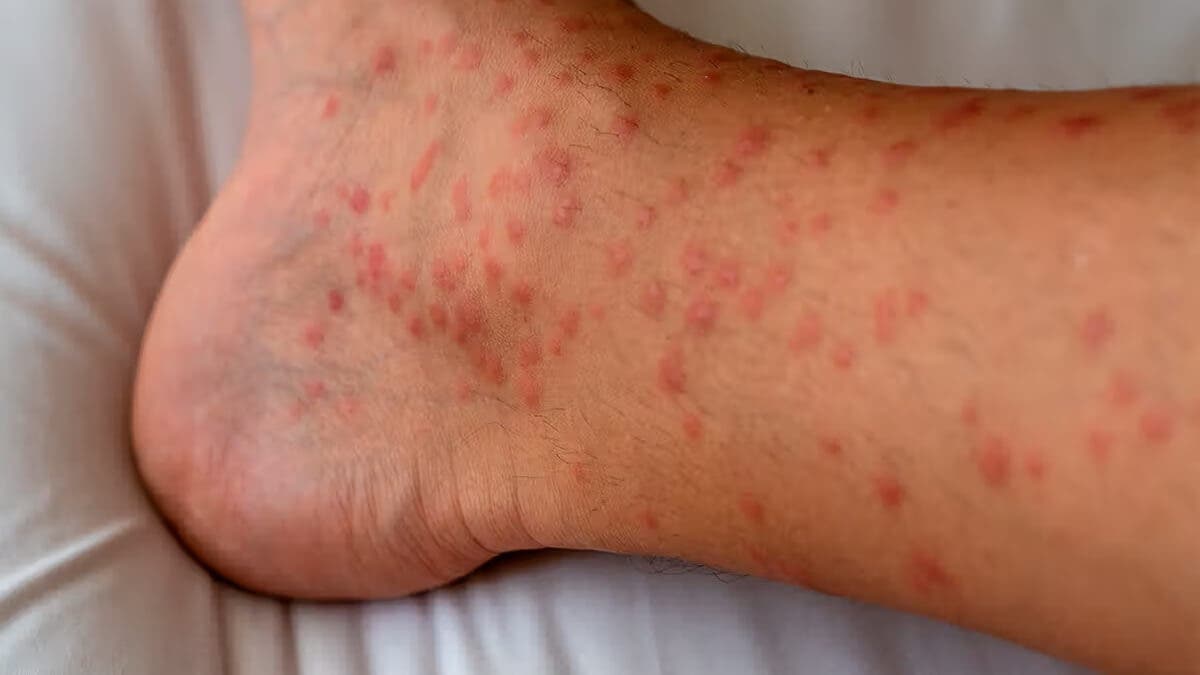
Frecuente en las fases avanzadas del VIH, sobre todo, cuando el recuento de CD4 es inferior a 200 células/mm3. Se caracteriza por pápulas que causan picazón, localizadas en brazos, piernas, cara y tronco.
Puede ser una respuesta de hipersensibilidad a las picaduras de insectos, debido a la desregulación inmunitaria del cuerpo. Por ello, aparece más en personas que viven en zonas tropicales, donde se convive con muchos mosquitos.
Eccema xerótico
El también llamado eccema asteatótico es un tipo común de erupción cutánea asociada al VIH. Por lo general, se presenta cuando el recuento de CD4 cae por debajo de 200 células/mm3.
Se caracteriza por sequedad y picazón intensa. Produce grietas y fisuras profundas en la piel, con la apariencia de un lecho de río seco. Es más común y grave durante los meses de invierno.

Erupciones relacionadas con medicamentos
El tratamiento antirretroviral puede causar erupciones cutáneas y sarpullido como efecto adverso. En general, los síntomas aparecen 1 o 2 semanas después de iniciar la medicación.
Abacavir y nevirapina son dos medicamentos antirretrovirales que suelen estar relacionados con reacciones de hipersensibilidad.
La erupción es morbiliforme, similar al sarampión, con manchas rojas planas o ligeramente elevadas que liberan líquido al apretarlas. Puede ser la única manifestación o estar acompañada de fiebre, fatiga e inflamación de los ganglios linfáticos.
Deberías buscar atención médica urgente si presentases el sarpullido junto con signos y síntomas de anafilaxia, como dificultad para respirar, sibilancias, latidos cardíacos irregulares o rápidos, hinchazón de la cara, la garganta o la lengua, mareos y desmayos.

Síndrome de Stevens-Johnson (SSJ)
El SSJ es una reacción alérgica severa y potencialmente mortal. Se desencadena frente a ciertos medicamentos, incluidos algunos antirretrovirales.
En este cuadro clínico, la capa superficial de la piel y las mucosas se desprenden. Comienza con fiebre y dolor de garganta, para luego seguir con manchas eritematosas, erosiones hemorrágicas y úlceras dolorosas en cara, pecho, genitales y dentro de la boca.
Las lesiones cutáneas se expanden, forman ampollas y se rompen. La pérdida masiva de piel y líquido puede llevar a la sepsis, el shock y la muerte.

Infecciones oportunistas
El VIH debilita el sistema inmunitario y aumenta el riesgo de contraer infecciones, como las siguientes:
- Herpes oral y genital: hay pequeñas vesículas llenas de líquido que pican y arden.
- Molusco contagioso: provoca protuberancias pequeñas, redondas, duras e indoloras. Pueden afectar la piel del pene y los genitales.
- Verrugas virales: causadas por el virus del papiloma humano (VPH). Pueden aparecer en cualquier parte del cuerpo y se ven como elevaciones del mismo color de la piel.
- Citomegalovirus (CMV): se presenta con pápulas y máculas pequeñas, elevadas y rojizas. Puede manifestarse con otras lesiones, como úlceras perianales o vulvares que no cicatrizan.
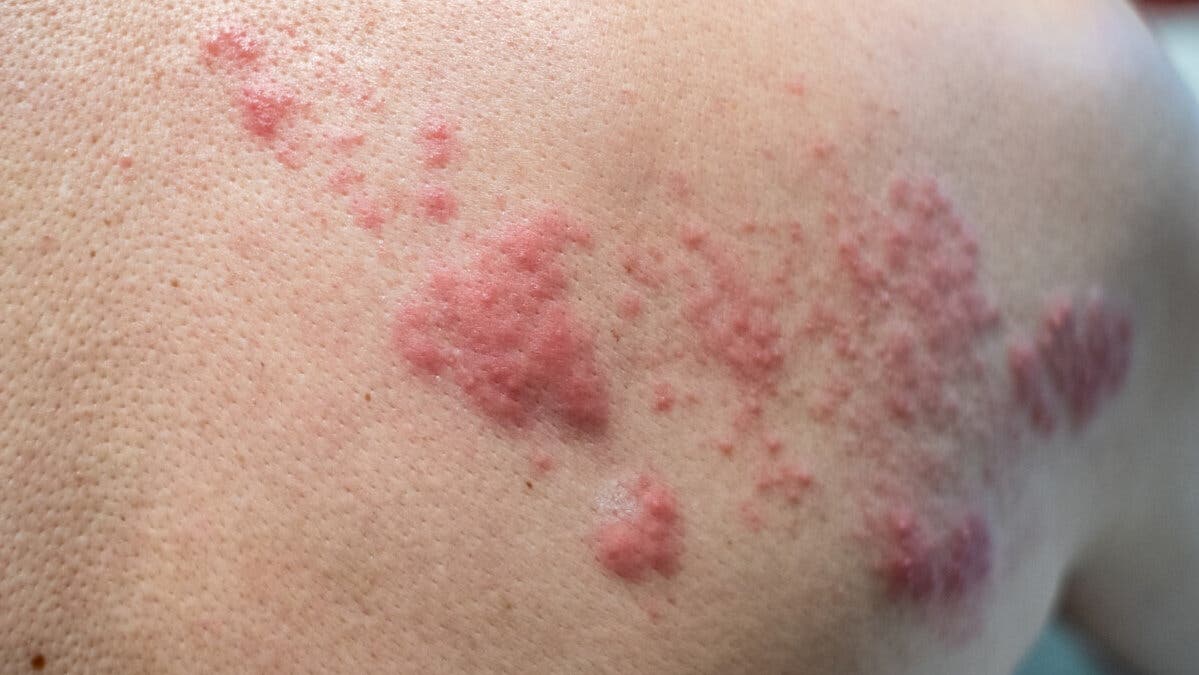
- Herpes zóster: reactivación del virus de la varicela, que se manifiesta con múltiples vesículas con líquido, dispuestas en banda o parche en un lado del tronco o del rostro. Al cabo de unos días, se rompen y quedan cubiertas por costras.
¿El VIH puede ocasionar sarpullido en los genitales?
El sarpullido en el pene asociado al VIH es un síntoma menos común, pero que puede formar parte de las primeras etapas de la infección. Si lo presentas, junto con picazón, deberías buscar atención médica para un diagnóstico preciso y tratamiento apropiado.
En este caso, la erupción se conforma por pequeñas manchas rojas que recubren el glande, el cuerpo del pene y el escroto. Además, hay llagas o úlceras dolorosas en el pene, el ano, el esófago y la boca.
Sin embargo, un sarpullido en el pene no siempre es un signo exclusivo del VIH. También puede ser causado por otras condiciones, como las siguientes:
- Enfermedades de transmisión sexual: herpes y sífilis.
- Infecciones por hongos.
- Dermatitis de contacto.
- Mala higiene.
Posibles tratamientos
El abordaje de la erupción cutánea asociada al VIH varía según su naturaleza. Si se confirma la infección con el virus, será necesario comenzar con un tratamiento antirretroviral.
De manera local, las erupciones leves pueden tratarse con cremas de hidrocortisona o antihistamínicos para reducir la picazón y el tamaño de la lesión. Si es una reacción adversa a los medicamentos, se sugerirá suspenderlos y valorar un cambio.
Los antibióticos no son efectivos. Solo se prescribirán si hay una sobreinfección bacteriana.
Además de la medicación, adoptar cambios en el estilo de vida puede ayudar a aliviar los síntomas. Lo primordial será evitar el calor directo, la luz solar en la piel afectada y los baños con agua caliente, ya que podrían agravar la erupción.
¿Qué hacer si sospecho una infección por VIH?
Para determinar si un sarpullido está relacionado con el virus de la inmunodeficiencia humana, la única vía segura es consultar a un profesional de la salud. Un médico podrá evaluar la erupción, realizar las pruebas necesarias y proporcionar un diagnóstico.
Si estuviste expuesto al VIH o crees que existió la posibilidad, debes asistir a consulta lo antes posible para hacerte una prueba. Comenzar la terapia antirretroviral tan pronto como sea posible reduce el riesgo de progresión de la enfermedad y de complicaciones.
Por otro lado, si ya fuiste diagnosticado con VIH, pregunta a tu médico qué hacer frente a un sarpullido. El profesional establecerá si la erupción se relaciona o no con la enfermedad o la medicación.
No te avergüences por tener lesiones. Al contrario, toma acción con rapidez para mejorar tu calidad de vida.
Observar manchas rojas, pequeñas protuberancias o escamas en la piel, acompañadas de picazón, ardor o dolor, puede generar preocupación e incertidumbre. Es posible que, al buscar en internet sobre el tema, te hayas encontrado con la posibilidad de que la lesión sea un sarpullido por el virus de la inmunodeficiencia humana o VIH.
Si bien las erupciones cutáneas son de los primeros síntomas que pueden manifestarse tras la infección por el virus, no siempre esta es la causa. Por otro lado, si hay lesiones en la piel mientras estamos tomando antirretrovirales, porque ya tenemos el diagnóstico y nos los recetaron, entonces será un efecto secundario de la medicación.
Lo fundamental es la consulta médica para arribar a un diagnóstico certero. Aquí encontrarás una orientación inicial, pero la información que te brindamos no sustituye la valoración de un profesional.
¿Qué es el sarpullido por VIH?
Se llama sarpullido por VIH a una erupción cutánea que se produce cuando el sistema inmunitario reacciona ante la presencia del virus de la inmunodeficiencia humana. En algunos pacientes, esta manifestación es la primera que denota la enfermedad.
Suele aparecer entre 2 y 6 semanas después de la exposición al virus.
Es bastante común. Se calcula que se presenta en, aproximadamente, la mitad de los casos de infección reciente.
¿Cómo se ve?
La erupción es maculopapular. Esto significa que está compuesta por manchas planas y enrojecidas, así como por pequeñas protuberancias elevadas.
Suele acompañarse de picazón o dolor. Tiende a verse roja en personas de tez clara. En cambio, en pieles más oscuras, el color deriva en púrpura.
Aunque puede manifestarse en cualquier parte del cuerpo, es más usual observar el sarpullido en la cara, el cuello y la parte superior del torso. También adquiere la forma de úlceras en la boca o en los genitales.
Dura alrededor de 14 días. En algunos casos, se prolonga hasta 10 semanas.
Además, es posible que haya otros síntomas iniciales de VIH, que se parecen a una gripe y son los siguientes:
- Fatiga
- Fiebre
- Dolores musculares
- Sudoración nocturna
- Molestias en la garganta
- Ganglios linfáticos inflamados

Otros tipos de sarpullidos relacionados con el VIH
La infección por el virus de la inmunodeficiencia humana puede causar varios tipos de erupciones, que varían en gravedad. Las siguientes son las más usuales.
Dermatitis seborreica
Es una afección inflamatoria en personas con VIH avanzado, en especial, en aquellas con un sistema inmunitario comprometido y una carga viral alta. De todos modos, la dermatitis seborreica también puede aparecer en fases iniciales de la enfermedad.
El sarpullido se caracteriza por piel roja con escamas amarillentas y grasosas. Se desarrolla en áreas con glándulas sebáceas, como el cuero cabelludo, la cara, las axilas, la parte superior del torso y la espalda.

Foliculitis eosinofílica
Esta afección inflamatoria de la piel es común en personas con VIH. Suele presentarse cuando el recuento de linfocitos CD4 es inferior a 250 células/mm3. Su característica es la inflamación de los folículos pilosos.
La piel se torna roja y presenta pústulas, que son protuberancias llenas de pus. Provoca una intensa picazón que toma la cara, el cuero cabelludo, el cuello y el tronco.

Erupción papular pruriginosa
Frecuente en las fases avanzadas del VIH, sobre todo, cuando el recuento de CD4 es inferior a 200 células/mm3. Se caracteriza por pápulas que causan picazón, localizadas en brazos, piernas, cara y tronco.
Puede ser una respuesta de hipersensibilidad a las picaduras de insectos, debido a la desregulación inmunitaria del cuerpo. Por ello, aparece más en personas que viven en zonas tropicales, donde se convive con muchos mosquitos.

Eccema xerótico
El también llamado eccema asteatótico es un tipo común de erupción cutánea asociada al VIH. Por lo general, se presenta cuando el recuento de CD4 cae por debajo de 200 células/mm3.
Se caracteriza por sequedad y picazón intensa. Produce grietas y fisuras profundas en la piel, con la apariencia de un lecho de río seco. Es más común y grave durante los meses de invierno.

Erupciones relacionadas con medicamentos
El tratamiento antirretroviral puede causar erupciones cutáneas y sarpullido como efecto adverso. En general, los síntomas aparecen 1 o 2 semanas después de iniciar la medicación.
Abacavir y nevirapina son dos medicamentos antirretrovirales que suelen estar relacionados con reacciones de hipersensibilidad.
La erupción es morbiliforme, similar al sarampión, con manchas rojas planas o ligeramente elevadas que liberan líquido al apretarlas. Puede ser la única manifestación o estar acompañada de fiebre, fatiga e inflamación de los ganglios linfáticos.
Deberías buscar atención médica urgente si presentases el sarpullido junto con signos y síntomas de anafilaxia, como dificultad para respirar, sibilancias, latidos cardíacos irregulares o rápidos, hinchazón de la cara, la garganta o la lengua, mareos y desmayos.

Síndrome de Stevens-Johnson (SSJ)
El SSJ es una reacción alérgica severa y potencialmente mortal. Se desencadena frente a ciertos medicamentos, incluidos algunos antirretrovirales.
En este cuadro clínico, la capa superficial de la piel y las mucosas se desprenden. Comienza con fiebre y dolor de garganta, para luego seguir con manchas eritematosas, erosiones hemorrágicas y úlceras dolorosas en cara, pecho, genitales y dentro de la boca.
Las lesiones cutáneas se expanden, forman ampollas y se rompen. La pérdida masiva de piel y líquido puede llevar a la sepsis, el shock y la muerte.

Infecciones oportunistas
El VIH debilita el sistema inmunitario y aumenta el riesgo de contraer infecciones, como las siguientes:
- Herpes oral y genital: hay pequeñas vesículas llenas de líquido que pican y arden.
- Molusco contagioso: provoca protuberancias pequeñas, redondas, duras e indoloras. Pueden afectar la piel del pene y los genitales.
- Verrugas virales: causadas por el virus del papiloma humano (VPH). Pueden aparecer en cualquier parte del cuerpo y se ven como elevaciones del mismo color de la piel.
- Citomegalovirus (CMV): se presenta con pápulas y máculas pequeñas, elevadas y rojizas. Puede manifestarse con otras lesiones, como úlceras perianales o vulvares que no cicatrizan.
- Herpes zóster: reactivación del virus de la varicela, que se manifiesta con múltiples vesículas con líquido, dispuestas en banda o parche en un lado del tronco o del rostro. Al cabo de unos días, se rompen y quedan cubiertas por costras.

¿El VIH puede ocasionar sarpullido en los genitales?
El sarpullido en el pene asociado al VIH es un síntoma menos común, pero que puede formar parte de las primeras etapas de la infección. Si lo presentas, junto con picazón, deberías buscar atención médica para un diagnóstico preciso y tratamiento apropiado.
En este caso, la erupción se conforma por pequeñas manchas rojas que recubren el glande, el cuerpo del pene y el escroto. Además, hay llagas o úlceras dolorosas en el pene, el ano, el esófago y la boca.
Sin embargo, un sarpullido en el pene no siempre es un signo exclusivo del VIH. También puede ser causado por otras condiciones, como las siguientes:
- Enfermedades de transmisión sexual: herpes y sífilis.
- Infecciones por hongos.
- Dermatitis de contacto.
- Mala higiene.

Posibles tratamientos
El abordaje de la erupción cutánea asociada al VIH varía según su naturaleza. Si se confirma la infección con el virus, será necesario comenzar con un tratamiento antirretroviral.
De manera local, las erupciones leves pueden tratarse con cremas de hidrocortisona o antihistamínicos para reducir la picazón y el tamaño de la lesión. Si es una reacción adversa a los medicamentos, se sugerirá suspenderlos y valorar un cambio.
Los antibióticos no son efectivos. Solo se prescribirán si hay una sobreinfección bacteriana.
Además de la medicación, adoptar cambios en el estilo de vida puede ayudar a aliviar los síntomas. Lo primordial será evitar el calor directo, la luz solar en la piel afectada y los baños con agua caliente, ya que podrían agravar la erupción.
¿Qué hacer si sospecho una infección por VIH?
Para determinar si un sarpullido está relacionado con el virus de la inmunodeficiencia humana, la única vía segura es consultar a un profesional de la salud. Un médico podrá evaluar la erupción, realizar las pruebas necesarias y proporcionar un diagnóstico.
Si estuviste expuesto al VIH o crees que existió la posibilidad, debes asistir a consulta lo antes posible para hacerte una prueba. Comenzar la terapia antirretroviral tan pronto como sea posible reduce el riesgo de progresión de la enfermedad y de complicaciones.
Por otro lado, si ya fuiste diagnosticado con VIH, pregunta a tu médico qué hacer frente a un sarpullido. El profesional establecerá si la erupción se relaciona o no con la enfermedad o la medicación.
No te avergüences por tener lesiones. Al contrario, toma acción con rapidez para mejorar tu calidad de vida.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Altman, K., Vanness, E., & Westergaard, R. P. (2015). Cutaneous manifestations of human immunodeficiency virus: a clinical update. Current infectious disease reports, 17, 1-6. https://europepmc.org/article/PMC/4447481?pdf
- Evdokimov, E. Y., Ponezheva, Z. B., Gorelova, E. A., & Sundukov, A. V. (2020). Clinical characteristics of seborrheic dermatitis in HIV-infected patients. Epidemiology and Infectious Diseases. Current Items, 10(1), 41-47. https://rjsvd.com/2226-6976/article/view/287452
- Fakoya, A. O. J., Omenyi, P., Anthony, P., Anthony, F., Etti, P., Otohinoyi, D. A., & Olunu, E. (2018). Stevens-Johnson syndrome and toxic epidermal necrolysis; extensive review of reports of drug-induced etiologies, and possible therapeutic modalities. Open access Macedonian journal of medical sciences, 6(4), 730. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5927512/
- Kanaki, T., Hadaschik, E., Esser, S., & Sammet, S. (2021). Eosinophilic pustular folliculitis (EPF) in a patient with HIV infection. Infection, 49, 799-801. https://link.springer.com/article/10.1007/s15010-020-01543-z
- Lerch, M., Mainetti, C., Terziroli Beretta-Piccoli, B., & Harr, T. (2018). Current perspectives on Stevens-Johnson syndrome and toxic epidermal necrolysis. Clinical reviews in allergy & immunology, 54, 147-176. https://link.springer.com/article/10.1007/s12016-017-8654-z
- Matsumoto, S., Murata, Y., & Tomoda, Y. (2022). Acute HIV infection in a 39-year-old man. CMAJ, 194(45), E1541-E1541. https://www.cmaj.ca/content/194/45/E1541.short
- Mohammed, S., Vellaisamy, S. G., Gopalan, K., Sukumaran, L., & Valan, A. S. (2019). Prevalence of pruritic papular eruption among HIV patients: a cross-sectional study. Indian Journal of Sexually Transmitted Diseases and AIDS, 40(2), 146-151. https://journals.lww.com/ijst/fulltext/2019/40020/prevalence_of_pruritic_papular_eruption_among_hiv.8.aspx
- Motswaledi, H. M. (2019). Common dermatological conditions in the HIV patient. South African Family Practice. https://www.tandfonline.com/doi/shareview/10.1080/20786190.2019.1610234
- Nomura, T., Katoh, M., Yamamoto, Y., Miyachi, Y., & Kabashima, K. (2016). Eosinophilic pustular folliculitis: a published work‐based comprehensive analysis of therapeutic responsiveness. The Journal of Dermatology, 43(8), 919-927. https://onlinelibrary.wiley.com/doi/abs/10.1111/1346-8138.13287
- Specht, S., & Persaud, Y. (2019). Asteatotic Eczema. https://europepmc.org/books/nbk549807
- Yunihastuti, E., Widhani, A., & Karjadi, T. H. (2014). https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3921866/
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.









